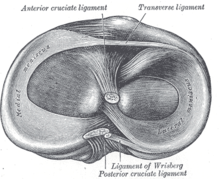
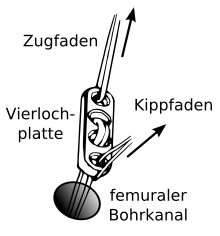
Ristiin ligamentin repeämä
| Luokitus ICD-10: n mukaan | |
|---|---|
| S83.50 | Ei ole tarkemmin määritelty ristisiteet, mukaan lukien : ristisiteet, NOS |
| S83.53 | Etuosan ristisolun repeämä Sisältää: osittainen tai täydellinen repeämä |
| S83.54 | Takaosan ristisivun repeämä Sisältää: osittainen tai täydellinen repeämä |
| ICD-10 verkossa (WHO-versio 2019) | |
Cruciate nivelside kyynel , jota kutsutaan myös cruciate ligament repeämä , on epätäydellinen (osittainen) tai täydellinen (täydellinen) repiä (repeämä) yhden tai molempien ristisiteet . Useimmissa tapauksissa etummainen ristiinnauha (ligamentum cruciatum anterius) vaikuttaa. Syy on ristisiteen kyynel on, että repäisylujuus nivelside ylittyy .
Ristinivelen repeämät tapahtuvat yleensä ilman ulkoista vaikutusta äkillisten suunnanmuutosten aikana juoksun tai hyppäämisen aikana. Ne ovat yleisimpiä kliinisesti merkittäviä vammoja polvinivelalueella . Ristiin ligamenttien kyyneleet voidaan diagnosoida suhteellisen luotettavasti niiden oireiden , loukkaantumisprosessin kuvauksen ja yksinkertaisten palpatoristen tutkimusten avulla . Magneettikuvaus ja artroskopia voivat vahvistaa diagnoosin. Hoitamattomat ristisolun repeämät voivat johtaa vakaviin rappeuttaviin vaurioihin polvessa. Terapia voi olla sekä konservatiivinen ja kirurginen ( minimaalisesti invasiivisen avulla Artroskopia). Mikä hoito suoritetaan milloin ja missä variantissa käydään kiistanalaisia keskusteluja. Kiistaton on kuitenkin se, että tällä hetkellä mikään hoitomuoto ei voi palauttaa kvalitatiivisesti loukkaamattoman ristiinnaulan alkuperäistä tilaa. Ristisolun repeämän pitkäaikainen seuraus on merkittävästi lisääntynyt todennäköisyys polven nivelrikon kehittymiselle - hoidon tyypistä riippumatta. Suuri määrä tutkimuksia on tullut johtopäätökseen, että erityiset ennaltaehkäisevät harjoitukset voivat vähentää merkittävästi ristisolun repeämisriskiä.
Angloamerikkalaisessa kirjallisuudessa termiä anteriorinen ristisolun vamma käytetään etummaisen ristisivun vammoihin . Ristisolun repeämä käännetään oikein ristiinnaulan repeytymisenä . Takaosan ristiinnaulan (Ligamentum cruciatum posterius) vammoja kutsutaan taka-ristisolun vammoiksi .
Tyypit ristisolun repeämiä
Ristisolun repeämät ovat harvoin yksittäisiä vammoja. Rikkoihin liittyy yleensä muita nivelsiteiden ja meniskien muita vaurioita . Ristisolun repeämiä on kahta tyyppiä:
- Etu- tai takaosan ristisolun repeämä sagitaalisen epävakauden ja laatikon positiivisen ilmiön kanssa
- Yhdistelmävamma vetolaatikon kanssa, kun jalka käännetään sisään- tai ulospäin:
- Anteromedial pyörivän epävakaus ( AMRI , etummainen-keskeinen pyörivän epävakaus ): anterior cruciate ligament repiä, kyynel mediaalisen meniskin ja mediodorsal kapseli, usein lisäksi (pääasiassa keskitetty) repeämisen sisemmän nivelsiteen (ns tyytymätön kolmikko ).
- Anterolateraalinen pyörimisen epävakaus ( ALRI , etu-lateraalinen pyörimisen epävakaus ): takaosan ristisivun, ulomman nivelsiteen ja dorsolateraalisen kapselin repeämä.
- Posterolateraalinen rotaatio- epävakaus ( PLRI , posterior-lateral rotational instability ): ulomman nivelsiteen ja taka-ristisolun repeämä posteriorisella-keskisellä tai posteriorisella-lateraalisella rotaatiovakaudella.
Vahinkomekanismit
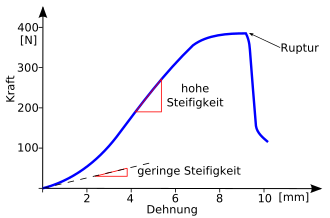
Pienellä kuormituksella (= voima ). käyrä on tasainen, koska nivelside venytetään lisäämättä intraligamentaarista voimaa (alhainen jäykkyys). Hihnan jäykkyys kasvaa kuormituksen kasvaessa. Aluksi kasvu on suurimmaksi osaksi lineaarista (suuri jäykkyys). Tällä alueella teipin kollageenikuitukimput käyttäytyvät joustavasti, koska ne ovat linjassa yhdensuuntaisesti. Jos lisätään voimaa, nauhassa tapahtuu peruuttamattomia muutoksia, jotta se ei voi enää rentoutua alkuperäiseen pituuteensa. Jos voima kasvaa edelleen, yksittäiset kuituniput repeytyvät (käyrä muuttuu tasaisemmaksi). Koska kaikki kuituniput eivät ole alttiina samalle suurelle kuormitukselle, kuormitus voi jatkaa kasvuaan myös ensimmäisten halkeamien jälkeen (jäykkyys pienenee jälleen). Tietyn maksimivoiman ylittyessä nauha katkeaa yhtäkkiä, mikä näkyy äkillisessä käyrän pudotuksessa.
Etuosa ristiinnauha
Etuosan ristisolun vamma johtuu tyypillisesti suunnanmuutoksesta. Usein on säären ulospäin pyörivä asento valgus-taivutusjännityksellä tai sisäänpäin suuntautuva pyörimisasento, jossa on varus-taivutusjännitys . Liiallinen venytys tai taivutusliike ( hyperextension tai hyperflexion) voi myös olla laukaisu. Suurin osa tapauksista on urheiluvammoja. Tällaisia vammoja ( traumeja ) esiintyy erityisen usein ns. Stop-and-go-urheilulajeissa (esim. Tennis tai squash ) ja joukkuelajeissa (esim. Jalkapallo , jalkapallo , käsipallo , jääkiekko tai koripallo ) - usein myös vähemmän ulkoista vaikutusta - . Silloinkin kun hiihdetään - varsinkin kun laaksohiiri kääntyy ulospäin, mutta runko pysyy kiinteänä vuorihiihdon yläpuolella - eturistisiteet ovat repeytyneitä. Vahingon mekanismi, johon liittyy valgus ja sisäinen pyörimisasento hiihtäessä, tunnetaan myös nimellä "fantomijalkamekanismi". Kyynele voi johtua myös polvivaipan siirtymisestä ( polvilumpion dislokaatio ) ja polvinivelen vakauden äkillisestä menetyksestä .
Etuosan ristiinnaulan vika ( vajaatoiminta ) häiritsee polvinivelen kahden keskimmäisen passiivisen ohjauselementin (ensisijaisen stabiloijan) toimintaa. Tämä johtaa sääriluun pään patologiseen liikkumisvapauteen eteenpäin ( ventraalisesti ), niin sanottuun sääriluun etenemiseen. Nivelkapseli, sivusiteet, takaosan ristisiteet ja meniskit käytetään yhä enemmän sääriluun etenemisen hidastamiseen. Nivelsiteiden rakenteet ovat liikaa. Rustovauriot tapahtuvat sääriluun etenemisen kasvaessa. Nämä johtuvat muun muassa siitä, että rusto altistuu huomattavasti korkeammalle stressille. Tällöin suurempi kuormitus tarkoittaa ennenaikaista kulumista nivelrikon kehittymisen myötä . Etuosan ristisolun repeämän mukana olevien meniskien ja ruston vammat lisäävät nivelrikon riskiä.
Takimmainen ristiinnauha
Takaosan ristiinnaulan kyyneleet ovat harvinaisempia. Ne syntyvät, koska takimmainen ristisidos on ylittänyt suurimman mahdollisen venytyksen, yleensä ulkoisen voiman avulla. Useimmissa tapauksissa takaosan ristisolun repeämä ei vaikuta vain takaosaan. Siksi vammat ovat yleensä paljon monimutkaisempia ja vaikuttavat yleensä koko polvinivelen. Takaosan ristisivun repeämisen pääasiallinen syy ovat liikenneonnettomuudet tai yleisemmin ns. Nopea trauma . Tämä johtuu siitä, että autossa istuminen aiheuttaa polven taipumisen. Takaosa ristiinnauha repeytyy, kun säären osuu kojelautaan . Tätä mekanismia kutsutaan siis kojelautavammaksi (kirjaimellisesti käännettynä englanniksi. Dashboard vahinko ). Tämän tyyppiset vammat ovat kuitenkin suhteellisen harvinaisia, ja niiden ilmaantuvuus on vähentynyt yhä enemmän vuosien varrella. Saksassa tehdyssä tutkimuksessa yli 20000 onnettomuuden uhrista auto-onnettomuuksissa havaittiin vain 5 kojelaudan loukkaantumistapausta.
Fyysisessä kosketuksessa olevissa urheilulajeissa, kuten amerikkalaisessa jalkapallossa , edestä ja keskustasta vaikuttava voima voi johtaa takaosan ristisivun loukkaantumiseen liiallisen venytyksen vuoksi. Usein myös etummainen ristiinivelside ja takaosan nivelkapseli loukkaantuvat.
taajuus
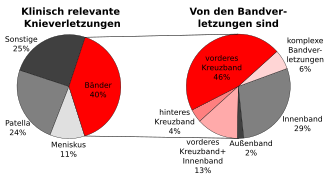
Polven nivelsiteiden vammojen osuus kaikista kliinisesti merkityksellisistä polvivammoista on noin 40%. Näistä 40%: sta noin kaksi kolmasosaa vammoista johtuu ristisolun repeämistä - 46% vain etureunan ja 4% vain takaosan. Sekalaisia vammoja tai monimutkaisempia vammoja, joihin liittyy ristisiteet, on 19%. Tilastollisesti katsottuna etummainen ristiinnauha repeytyy noin kymmenen kertaa niin usein kuin takaosa. Tärkein syy posteriorisen ristisolun repeämien huomattavasti pienempään ilmaantuvuuteen on toisaalta sen suurempi halkaisija ja tuloksena oleva suhteellisen suurempi kuormitettavuus ja toisaalta sen erilainen toiminta. Yhdysvalloissa etuosan ristiinivelsiteen repeämien suhde takaosaan on noin 9-10: 1, Saksassa noin 14: 1.
Maailmassa tapahtuu vuosittain noin miljoona ristisolun repeämää. Useimmiten tämä vaikuttaa virkistysurheilijoihin. Etuosan ristisolun repeämä ei ole pelkästään yleisin polven nivelside, vaan myös yleisin kliinisesti merkittävä polvivamma. Esiintyvyys on noin 0,5: 1 etureunan ristisolun repeämä tuhatta väestöä ( USA , Keski-Eurooppa ) ja vuotta kohden . Yhdysvalloissa on noin 80 000 - 100 000 repeämiä etuseinän ristisivussa vuodessa. Esiintyvyys on korkeinta 15-25-vuotiaiden välillä. Tämän vuosikustannukset ovat noin miljardi dollaria.
Saksassa vuonna 2002 sairaaloiden hoitokustannukset "polvinivelen sisäisten vaurioiden" hoidosta, joista suurin osa johtuu ristisolun repeämistä, olivat 359,3 miljoonaa euroa. Tilastollisesti Saksassa ristisolut repeytyvät 6,5 minuutin välein. Noin joka kolmannella henkilöllä meniski on myös vaurioitunut. Sveitsissä arviot ristisivusolujen murtumista ovat 200–250 miljoonaa frangia. Tästä kokonaismäärästä 40% on sairaanhoitokustannuksia, 47% päivärahaa , 2% pääoma-etuja, kuten koskemattomuuskorvaus ( kivun ja kärsimyksen sosiaaliturvakorvaus ) ja 12% työkyvyttömyyseläkettä (pääoma-arvot). Jokaisesta ristiinnaulan repeämästä tämä on lähes 21 000 frangia, ja keskimääräinen lääketieteellinen kustannusosuus on 8350 frangia.
Sveitsin onnettomuustilastot (UVG), jotka kattavat noin puolet kaikista Sveitsin kansalaisista, raportoivat 6350 etummaisen ristisivun loukkaantumista vuodessa (vuosina 1997-2001). Sveitsin ekstrapolaatio olettaa 10000 - 12 000 tapausta. Rekisteröityistä 6350 loukkaantumisesta 73% johtuu "urheilusta ja pelistä", 10% on työtapaturmia ja 17% johtuu muusta toiminnasta, kuten työmatkatapaturmat, taloissa oleskelu tai muu vapaa-aika.
Naisilla ja tytöillä on kaksi tai kahdeksan kertaa suurempi loukkaantumisaste kuin miehillä, jotka harjoittavat samaa urheilulajia. Useat tutkimukset osoittavat, että nämä vammat johtuvat pääasiassa kosketuksesta. Polvinivelen funktionaalinen valgusasento laskeutumisen hypyn jälkeen on tässä avainasemassa. Tutkimuksen mukaan naiskoripallopelaajat saavat neljä kertaa todennäköisemmin polvivamman, polvileikkauksen tai etupuolen ristisolun leikkauksen kuin mieskoripalloilijat. Naisjalkapalloilijoille tämä tekijä on 3,41. Naisten lisääntyneen syyn syy on edelleen suurelta osin epäselvä. Anatomisista eroista, kuten polvinivelen suuremmasta pelistä, hormoneista ja harjoittelutekniikoista, keskustellaan.
Yksittäisten urheilulajien osuus ristisolun murtumien esiintyvyydessä riippuu suuresti kyseisen urheilulajin paikallisista mieltymyksistä . Esimerkiksi Yhdysvalloissa koripallopelaajilla (20%), joita seuraa jalkapallo (17%) ja amerikkalaisilla jalkapalloilijoilla (14%), on suurin ristisivusolujen repeämisaste, kun taas Norjassa jalkapalloilijoiden järjestys (42%) ), käsipallon pelaajat (26.%) ja alppihiihtäjät (10%). Saksassa yleisimpiä ristisolun repeämiä esiintyy jalkapallossa, käsipallossa ja hiihdossa. Tätä seuraa tieliikenne ja työtapaturmat . Yli 70% etureunan ristisivun repeämistä esiintyy ilman ulkopuolista vaikutusta laskeutuessa hypyn jälkeen, jarrutettaessa tai äkillisesti vaihdettaessa suuntaa.
Vuosittain diagnosoitujen ristisolun murtumien määrä on kasvanut tasaisesti vuosien ajan. Parantuneiden diagnoosimahdollisuuksien lisäksi - joissa ristisolun murtumat tunnistetaan useammin sellaisiksi - syynä tähän suuntaukseen on myös vapaa-ajan yhteiskunnan urheilutoiminnan lisääntyminen . Ilman tiettyjä urheilulajeja ristisolun repeämä olisi suhteellisen harvinainen trauma.
Riskitekijät
Niiden urheilun ja sukupuolen tekijöiden lisäksi, jotka on jo kuvattu kohdassa Tiheys, myös muilla riskitekijöillä on merkitys ristisolun murtumassa. Vahingon tiheyden vuoksi on saatavilla kattavia tilastotietoja ja suuri määrä siitä johdettuja tutkimuksia. Etiologia etummaisen ristisiteen repiä ilman ulkopuolista vaikutusta on hyvin monimutkainen, ja useita tekijöitä, joista jotkut ovat hyvin erilaisia, vaikuttaa riski repeämä. Tähän mennessä ei voida täysin selittää, miksi yksilöillä on suurempi riski saada tämä vahinko kuin muilla. Esimerkiksi on epäselvää, miksi, jos yhden polven etuosan ristisolut loukkaantuvat, on todennäköisyys, että sama toisella polvella loukkaantuu lähivuosina. Saksalaisilla jalkapalloilijoilla, joilla on jo ollut ristisolun repeämä, on yli viisi kertaa todennäköisemmin uusi ristisolun repeämä kuin pelaajilla, joilta on aiemmin säästetty tämän tyyppisiä vammoja. Riskitekijöiden suhteen erotetaan sisäiset (henkilökohtaiset) ja ulkoiset (ulkoiset) tekijät. Sisäisiin tekijöihin kuuluvat esimerkiksi geneettinen taipumus tai anatomia, kuntotaso , hermo-lihasvaikutukset tai hormonaaliset tekijät. Toisaalta maan luonne, sää tai urheilukengät ovat ulkoisia riskitekijöitä.
Ristisolun repeämien riskitekijöiden tuntemus on tärkeä lähtökohta ennaltaehkäiseville toimenpiteille .
Luontaiset riskitekijät
Anatomiset tekijät ovat jo pitkään epäiltyjä riskitekijöitä. Ristisidoksen vetolujuus riippuu suoraan sen leveydestä, joka puolestaan voi vaihdella henkilöstä toiseen. Eräässä antropometristen tutkimuksessa, anterior ristisiteet loukkaantumattomien polvi potilaita, joilla oli ristisiteen repeämä verrattiin kontrolliryhmän kanssa samalla keskimääräinen painoindeksi. Ristisidosten tilavuudet määritettiin käyttämällä magneettikuvantamista. Ryhmässä, jolla oli ristisolun repeämiä, vastakkaisen ristisolun tilavuus oli keskimäärin 1921 mm³, kun taas kontrolliryhmässä se oli 2151 mm³. Tutkimuksen kirjoittajat päättelevät tästä, että antropometrisillä eroilla ristisolun tilavuudessa - ja tästä johtuen myös leveydessä - on suora vaikutus ristisolun repeämisen todennäköisyyteen ilman ulkoista vaikutusta. Aikaisemmissa tutkimuksissa havaittiin korrelaatio kapean ristisolunontelon (intercondylar lovi) välillä, joka puolestaan liittyy kapeaan ristisoluun. Tässä ei kuitenkaan ole tieteellistä yksimielisyyttä, koska muut tutkimukset ovat saavuttaneet erilaisia tuloksia. Naisilla on kapeampi ristisolunontelon ontelo kuin miehillä, minkä vuoksi tämä anatominen ero on selittävä malli naisilla esiintyvien ristisolun repeämien suuremmalle esiintyvyydelle.
Puutteita Asentoaisti , eli käsitys oman kehon liike ja asema avaruudessa, sekä hermo-oireet väsymys alaraajojen ja keskeinen väsymisoireita kun lasku hypyn jälkeen, nähdään riskitekijöitä etummaisen ristisiteen repeämä . Eräässä tutkimuksessa havaittiin, että potilailla, joilla oli ristisolun repeämä, oli merkittäviä neurokognitiivisten kykyjen puutteita . Muita riskitekijöitä ovat dynaaminen valgusstressi polvinivelissä, lonkan ja rungon hallinnan puute ja matala polven taipuminen laskeutumisen jälkeen hypyn jälkeen. Se lisää myös ns. H. nelipyörän lihaksen voiman vallitsevuus niskalihaksen lihasten kohdalla, etummaisen ristiinnaulan vammojen riski.
Ulkoiset riskitekijät
Urheilukengän pohjan ja maan välinen kitkakerroin on tekijä, joka aiheuttaa ristisolun repeämän. Korkea kitkakerroin korreloi lisääntyneen loukkaantumisriskin kanssa. Norjan kolmen parhaan käsipallosarjan kahden kauden aikana tehdyssä tutkimuksessa urheilukengän ja lattian välisellä kitkakertoimella oli merkitys 55 prosentissa ristiinnauhan repeämistä. Amerikkalaisessa jalkapallossa vähemmän pelaajia loukkaantuu ristiinnaulan repeämillä kylminä kuukausina kuin lämpiminä kuukausina. Yksi tässä käsitellyistä syistä on vähentynyt pito viileämpinä kuukausina.
Australian jalkapallossa suoritetussa ristisolun murtumien tutkimuksessa kuvattiin myös yhteyttä sääolosuhteisiin ja loukkaantumisasteeseen. Loukkaantumisaste kuivilla pelikentillä oli huomattavasti korkeampi kuin märillä. Syyn epäillään olevan pehmeämpi pinta sateen jälkeen, mikä vähentää voimansiirtoa kengän ja pinnan välillä.
Suhde maaperän olosuhteisiin löydettiin myös Australiasta. Australian Football League, esimerkiksi vähemmän ristisiteiden repivät siitä Englanninraiheinän kuin koira-hammas ruohoa . Syynä oletetaan tässä olevan urheilukenkien alentunut tarttuvuus vuorovaikutuksessa ruohonheiton kanssa, mikä tarkoittaa, että ristiiniveltimelle tuhoisa voimansiirto on pienempi kuin koirahampaan ruoholla, jolla on suurempi tarttuvuus.
Oireet
Jos ristiside on repeytynyt, se johtaa yleensä merkittävään polvinivelen turvotukseen ja sen seurauksena kipuun nivelen kapselin laajenemisen vuoksi. Verinen nivelefuusio ( hemartroosi ) on normaali tapa ristiinnaulan repeytymisessä. Sitä esiintyy 95 prosentissa tapauksista ja se rajoittaa hyvin nopeasti polvinivelen liikkuvuutta. Yhdessä polvinivelen epävakauden kanssa hemartroosi on keskeinen oire ristisolujen repeämässä. Sitä vastoin ristisolun repeämä aiheuttaa noin 50 - yli 75% kaikista hemartroosista. Nämä oireet kuvasi jo vuonna 1879 ranskalainen Paul Ferdinand Segond (1851–1912): Väkivaltainen kipu polven sisäosassa ja nopea verenvuoto vastaavalla nivelen turvotuksella. Näiden oireiden syy on hermokuituja ja verisuonia, jotka kulkevat ristiinnaulassa. Ensimmäiset aiheuttavat kipua repeytyessään ja jälkimmäiset aiheuttavat nivelen verenvuodon.
Usein repiminen liittyy kuultavaan paukkuun ("plop"). Repeytymistä seuraa lyhyt kipu. Haavoittunut henkilö havaitsee polven epävakauden heti ensimmäisen kivun lievittyessä. Yhteinen effuusio alkaa yleensä vain päivällä. Harjoitettu urheilu on pääsääntöisesti keskeytettävä. Poikkeuksena ovat hiihtäjät, jotka pystyvät usein hallitsemaan laskeutumista - tosin huomattavalla tuskalla. Jos kaikki nämä oireet pitävät paikkansa, on 90 prosentin varmuus siitä, että etureunan ristisolun repeämä (tai molemmat) repeytyy. Polvea ei yleensä voida enää täysin työntää ulos ja sitä pidetään hieman taivutetussa asennossa ( lievittää asentoa ). Tässä taipuisassa asennossa säären luu voidaan vetää noin 5–10 mm eteenpäin reiden luua vasten pysähtymättä, kun taas terveellä polvella vain muutama millimetri (2–3 mm) on mahdollista ja pysäytys voidaan sitten tuntea (positiivinen Lachman-testi ).
Noin viikon kuluttua etuosan ristisolun repeämisen oireet häviävät. Jotkut potilaat aloittavat harjoittelun uudelleen kahden viikon kuluttua. Polvinivelen epävakauden aste riippuu voimakkaasti toissijaisista polvinivelen stabilointiaineista ja niiden harjoittelutilasta. Toissijaiset polvinivelen stabilointiaineet ovat muita perifeerisiä nivelsiteitä ja lihasten jänteitä. Ne voivat osittain ottaa etupuolen ristisivun toiminnan talteen polvinivelen vakauttamiseksi. Monet potilaat ovat pitkälti oireettomia kolmesta kuuteen kuukauteen. Sen jälkeen toissijaiset stabilointiaineet eivät kuitenkaan yleensä voi absorboida polvinivelen voimia. Tuloksena ovat meniskien ja sivuvaikutteisten nivelsiteiden vaurioituminen sekä lisääntynyt luopumisen esiintyvyys .
Mukana olevat vammat
Eristetyt rintakehän etuosan kyyneleet ovat pikemminkin poikkeus. Jopa 80% kaikista ristiinnauhan kyyneleistä liittyy muita vammoja. Meniskien vammat ovat erittäin yleisiä. Laajassa tutkimuksessa akuuteista ristisolun kyyneleistä kyyneleet diagnosoitiin mediaalisen meniskin repeämä 42 prosentissa tapauksista ja ulomman meniskin repeämä 62 prosentissa tapauksista. Toisessa tutkimuksessa havaittiin mediaalisen meniskin repeämä 60%: lla potilaista ja mediaalisen meniskin repeämä 49%: ssa ristiinnauhan kyyneleistä kroonisessa jaksossa (kun nivelside suoritettiin). Jos loukkaantunut meniski poistetaan, sairastuneen polven epävakaus lisääntyy. Vakavasti rajoitettu iskunvaimennus johtaa myös sekundaarisen nivelrikon lisääntymiseen. Vaurioittamattomilla meniskeillä on positiivinen vaikutus ristiinnaululeikkauksen tulokseen. Tästä syystä on suositeltavaa korjata sama, jos meniskin repeämä sallii . Ihannetapauksessa tämä tulisi tehdä yhdessä ristiinnaulan rekonstruoinnin kanssa.
Toinen usein mukana oleva vamma on polvinivelen sisä- ja / tai nivelsidoksen repeämä. Jos sisäiseen nivelsiteeseen, sisäiseen meniskiin ja etummaiseen ristisivuun vaikuttaa, puhutaan onnettomasta kolmiosasta . Anterolateraalinen (edessä ja sivulla) luinen kapselin repeämä sääriluun tasangolla, ns. Segondin murtuma, on melko harvinaista . Tuoreempien havaintojen mukaan tämä edustaa anterolateraalisen nivelsiteen (ALL) luullista avulsiota.Tämä on tärkeä stabilointiaine polven pakotettua sisäistä pyörimistä vastaan. Vain repeämä tässä nauhassa sallii positiivisen kääntösiirtotestin . Belgian työryhmän retrospektiivisessä tutkimuksessa, jossa kuvattiin ensin nivelside anatomisesti vuonna 2013, se löydettiin 206: sta 351: stä polven polven magneettikuvantotutkimuksesta, jota seurasi etukäteen suoritettu ristisolun repeämä, jota vaikeuttaa se, että nivelside kulkee kulmassa MRI-standardikerroksiin nähden. ALL-repeämä todettiin 162: sta (79%) polvista ja luinen repeämä ( Segondin murtuma ) kolmessa tapauksessa (2%).
Nivelrustovammat (traumaattiset kondropatiat ) ovat mukana 16 - 46% kaikista eturistisiteetin murtumista .
Harvinaisempi ja enimmäkseen havaitsematon on repeämä takimmaisessa kapselikuoressa, erityisesti popliteaalisen lihaksen jänne (vasikan syvä lihas). Hoitamattomana tämä vahinko johtaa huomattavaan polvinivelen epävakauteen ja näkyvästi heikentyneeseen kävelyyn.
Diagnoosi
Monissa tapauksissa diagnoosi tehdään huomattavalla viiveellä, vaikka potilas ottaisi yhteyttä lääkäriin välittömästi loukkaantumisen jälkeen. Joissakin tutkimuksissa mediaani on 2–21 kuukautta loukkaantumisen ja oikean diagnoosin välillä. Monissa tapauksissa on myös tarpeen käydä useilla lääkäreillä ennen oikean diagnoosin tekemistä. Tyypillisiä väärädiagnooseja ovat pääasiassa meniskin kyyneleet ja " nyrjähdykset ". Siksi oletetaan, että ristisolun repeämiä ei ole diagnosoitu. Tämä tarkoittaa, että niitä tapahtuu tosiasiallisesti useammin kuin ne diagnosoidaan oikein.
Kliiniset havainnot
Jos etupuolen ristisivut repeytyvät, tapahtuu ns. Etulaatikon ilmiö : kun polvi on taivutettu, säären voi työntää takaa eteen. Jos toisaalta takimmainen ristisidos repeytyy, tapahtuu takalaatikon ilmiö : Polven ollessa taipunut, säären voi työntää edestä taakse.
Alustavan diagnoosin suoritetaan käyttäen laatikko ja Lachman testi (harvoin pivot-shift-testi ). Etuosan ristisolun anatomian (kaksi nivelsideosaa = sidekimpun kimppu) anatomian vuoksi kliininen diagnoosi on usein vaikeaa, jos vain yksi kimppu repeytyy. Esimerkiksi tässä on negatiivinen laatikko-ilmiö polvinivelen 90 asteen taivutuksessa, mutta positiivinen Lachman-testi 15 asteen taipumassa.
Takaosan ristiinnaulan vika (vajaatoiminta) voidaan joissakin tapauksissa arvioida tarkkailemalla ( tarkastamalla ) polven niveltä, joka on taivutettu 90 °, sivulta potilaan makuulle. Jos sääriluun pää on laskenut taaksepäin, on harkittava nivelsiteen vammaa. Tätä ilmiötä voidaan tehostaa jännittämällä niin sanottuja ischiocrural-lihaksia (reiden takalihakset ). Takalaatikko avautuu myöhemmällä nelipään lihaksen supistumisella ( supistuminen ).
Stabiilisuuden menetys tapahtuu polven nivelten lisääntyessä ja sitä ei ole, kun polvi on ojennettu. Tämä selittää yllättävän vähäisen epämukavuuden yksittäisten halkeamien kanssa. Valitukset raportoidaan pääasiassa portaita kiipeettäessä tai painoja nostettaessa polvilumpion takana (retropatellaarinen) (reiden luun lisääntynyt paine polvilumpeen).
Ristisidoksen repeämästä johtuva epävakaus aiheuttaa ruston, sisäisen ja ulomman meniskin ylikuormituksen. Jos lihaksisto ei kompensoi epävakautta tai se poistetaan leikkauksella, meniskin repeämä ja / tai nivelrikon aiheuttama rustovaurio tapahtuu usein.
Kuvantamismenettelyt
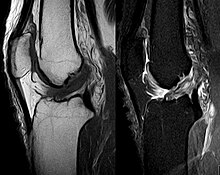
Diagnoosi voidaan vahvistaa kuvantamismenettelyillä - nimittäin magneettikuvaus (MRI, "ydin spin"). On kuitenkin huomattava, että MRI: n tulkinta ristisolun murtuman diagnosoinnissa tuottaa väärän 20 prosentin diagnoosin . Tämä riippuu ns. Poikkileikkauskuvista ja polvinivelen sopivasta sijainnista MRI-tutkimuksen aikana. Radiologi pitäisi tietää tarkkaa historian vahinkoa ja myös kokemusta tutkimalla loukkaantunutta liitos välttää misjudgments. Magneettikuvaan verrattuna Lachman-testin virhetaso, joka on paljon helpompi suorittaa, on vain 10 prosenttia. MRI on siksi yleensä vähemmän herkkä ja vähemmän spesifinen diagnosoimaan etureunan ristisolun repeämiä kuin pätevän ortopedisen kirurgin kliiniset havainnot . MRI: n tulos vaikuttaa vain harvoin kliiniseen päätöksentekoon, eikä sen pitäisi korvata huolellista sairaushistoriaa ja palpatiota. Useat tutkimukset ovat tulleet siihen tulokseen, että MRI on hyödyllinen vain monimutkaisemmille, epäselville polvivammoille - ja todennäköisemmin diagnosoidaan syrjäytyminen.
Röntgensäteillä ei ole suoraa vaikutusta ristiinnaulan murtuman diagnosointiin. Molemmat ristisiteet - olivatpa ne repeytyneitä tai eivät - eivät näy röntgenkuvassa. Jos kuitenkin tehdään röntgenkuva, sitä voidaan käyttää mahdollisten samanaikaisten luiden loukkaantumisten diagnosointiin.
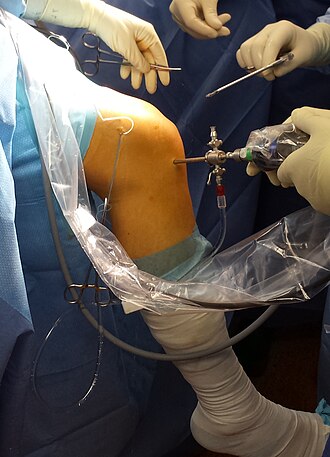
Diagnostinen artroskopia

Diagnostinen artroskopia ( artroskopia ) tarjoaa korkeimman diagnostisen luotettavuuden. Tämä toimenpide on kultainen standardi ristisolun repeämän diagnosoimiseksi.Vaikka toimenpide on minimaalisesti invasiivinen , se edustaa aina kirurgista toimenpidettä potilaan polvessa, johon liittyy tiettyjä riskejä.Koska ristiinnaulan repeämän kirurginen hoito on yleensä artroskooppista ( terapeuttinen artroskopia ), on mahdollista suorittaa hoito, esimerkiksi osittaisen ristiinnaulan resektion muodossa (repeämisen tapahtuessa) tai repeytyneen nivelsiteen uudelleen kiinnittämisen muodossa välittömästi diagnostisen artroskopian jälkeen . Magneettiresonanssitomografien käytön lisääntyessä puhtaasti diagnostisten artroskooppien määrä on vähentynyt merkittävästi viime vuosina. Diagnostinen artroskooppi on kuitenkin edelleen valinta menetelmä ristisolun repeämän diagnoosin luotettavaan selventämiseen - epäselvien kliinisten löydösten ja epäselvän MRI: n tapauksessa.
Myöhäiset merkit diagnosoimattomasta etureunan ristisolun repeämästä
Jos ristisiteen repeämä ei diagnosoitu ja siten ei hoideta, ns väistymässä voi aiheuttaa. Tämä tarkoittaa, että polvinivel on epävakaa. Potilaalla on vaikutelma, että z. B. kun kävelet alakerrassa, sääret eivät ole hallinnassa. Urheilukuormitukset polvinivelen pyörimisliikkeillä eivät ole mahdollisia tai niitä vältetään. Toistuvia turvotustaipumuksia voi esiintyä nivelten effuusioista. Tällaisen epävakaan polven seurauksena, joka on ratkaiseva loukkaantuneen polven kohtaloille, ovat melkein väistämättömät meniskin vauriot . Nämä tapahtuvat epävakauteen liittyvän sagitaaliliikkeen kautta (tien antaminen) sääriluun nivelpinnan takareunan ulkopuolelle, meniskin ylivierittyessä.
Hoitovaihtoehdot
Kliiniset tutkimukset osoittavat, että akuutisti loukkaantuneilla ristisidoksilla on luonnollinen itsensä parantava potentiaali, toisin sanoen spontaani taipumus kasvaa itsestään takaisin biologisilla keinoilla. Ratkaiseva tekijä myöhemmälle riittävälle polven vakaudelle on kuitenkin se, että tämä arpi tapahtuu anatomisesti oikeassa kiinnityskohdassa. Jos juuri repeytynyt etuseinämä kasvaa yhdessä takaosan ristisidoksen kanssa, se on ilmiö, joka tunnetaan lambda- tai Wittek-paranemisena.
Ristisolun repeämä tulisi aina hoitaa diagnoosin mukaan. Käsittelemätön repeämä voi johtaa hyaliininivelruston rappeutumiseen ja siten meniskivaurioihin. Suuri määrä tutkimuksia on osoittanut, että terapeuttisten toimenpiteiden laiminlyönti johtaa nivelrakenteiden asteittaiseen tuhoutumiseen ja että on suuri uusiutumisvaara.
Hoitovaihtoehdot voidaan jakaa kahteen ryhmään: kirurginen hoito (leikkaus) ja konservatiivinen terapia . Käytettävä hoitomuoto sovitetaan yleensä yksilöllisesti potilaan kanssa hänen tarpeidensa mukaan. Molemmille muodoille on erilaisia lähestymistapoja ja hoitokäsitteitä, joista osa on kiistanalaisia. Periaatteessa kroonisten ristisolun vaurioiden kulku vaihtelee suuresti henkilöstä toiseen. On yleisesti hyväksyttyä, että kaikki potilaat eivät tarvitse kirurgista hoitoa. Tutkimukset osoittavat kuitenkin, että nuoremmat ja ennen kaikkea fyysisesti aktiiviset potilaat hyötyvät polvinivelen kinematiikan ja stabiilisuuden kirurgisesta palauttamisesta ylläpitämällä tai korvaamalla repeytynyt ristisiteet. Konservatiivinen hoito perustuu fysioterapeuttiseen lihasten rakentamiseen, jonka on tarkoitus vakauttaa polvinivel ulkoisesti. Kirurgisten terapioiden tavoitteena on repeytyneen ristisivun anatominen ja biomekaaninen palauttaminen alkuperäisessä toiminnassaan.
Repeytyneen ristisivun konservatiivinen tai kirurginen hoito ei voi täysin palauttaa polven alkuperäiseen tilaan.
Konservatiivinen hoito
Kaikki repeytyneet ristisiteet eivät vaadi leikkausta. Kummassakin tapauksessa päätös tehdään yksilöllisesti potilaan iän, aktiivisuuden, urheilukyvyn, halukkuuden ja jokapäiväisen kyvyn mukaan. Siksi hoitopäätös vaatii yksityiskohtaista keskustelua potilaan kanssa. Konservatiivinen hoito on vaihtoehto leikkaukselle, etenkin potilaille, joilla on etureunan ristisolun repeämä ilman mukana olevia vammoja, vähäistä urheilutoimintaa ja vanhuksia. Aktiivisilla, konservatiivisilla potilailla havaittiin lisääntynyt nivelrikon esiintyvyys verrattuna leikkauksiin. Useat tutkimukset osoittavat kirurgisen toimenpiteen merkittävän edun erityisesti urheilijoille, jotka harrastavat urheilua, kuten jalkapalloa, käsipalloa tai koripalloa - urheilua, jossa polven nivelessä on suuri pyörimis- ja ylijännitys. On joitain vanhempia tutkimuksia, joissa todetaan, että repeytyneen ristisivun konservatiivisella hoidolla - jopa urheilijoilla - ei ole kielteisiä vaikutuksia. Uusi tutkimus osoittaa myös, että nuorilla potilailla, joilla on mutkaton ristisolun repeämä, nopea leikkaus 10 viikon kuluessa, toisin kuin odottava ja varovainen konservatiivinen hoito ja mahdollisuus myöhempään leikkaukseen epävakauden tai potilaan pyynnöstä, ei tuoda mitään etuja.
Konservatiivisessa terapiassa varhainen toiminnallinen liikehoito yrittää kompensoida polvinivelen epävakautta johdonmukaisella lihasten rakennusharjoittelulla ja palauttaa siten vakauden puutteen. Toinen tavoite on parantaa polven nivelen ympärillä olevien (periartikulaaristen) elementtien proprioseptiivisiä kykyjä. Riittävä stabiilisuus saavutetaan usein siruttamalla polvinivel ortoosissa (polvisuoja) kuuden viikon ajan ja seuraamalla fysioterapiaa.
Kohdennetulla ja tarkoituksenmukaisella ortopedisella hoidolla suurin osa potilaista, joilla on etureunan ristisolun repeämä, voi periaatteessa jatkaa urheilua ja ammattitoimintaa ilman rajoituksia. Tällä tavalla hoidetut potilaat voivat työskennellä uudelleen keskimäärin seitsemän viikon kuluttua ja voivat elää normaalia elämää noin 11 viikon kuluttua. Nämä ajat ovat yleensä lyhyempiä kuin kirurgisilla toimenpiteillä. Noin 80% potilaista voi olla taas aktiivinen neljän kuukauden kuluttua. Tämä rajoittuu kuitenkin lähinnä urheiluun ilman suoraa kosketusta kehoon ja ilman polvea rasittavia kääntyviä liikkeitä. Monilla potilaissa, joilla on konservatiivinen ristisolun repeämien repeämä, kehittyy pelon tunne käyttäessään tilanteita, jotka johtivat alkuperäiseen vammaan. Yksi tärkeimmistä syistä tähän on polven huomattava vakauden menetys kärsivälle henkilölle. Tämän epävarmuuden kokee noin 30% potilaista 18 kuukautta vamman jälkeen ja lähes 80% neljän vuoden kuluttua. Sen sijaan se häiritsee vain noin 10% jokapäiväisessä elämässä. Useimmat potilaat ovat kivuttomia jokapäiväisessä elämässä. Tietyissä tilanteissa, esimerkiksi pitkien liikkumattomien jaksojen tai kosteuden muutosten jälkeen, noin puolet valittaa kivusta neljän vuoden kuluttua. Yhteinen effuusio , usein yhdessä meniskileesion kanssa, voidaan diagnosoida jopa 30 prosentilla potilaista neljän vuoden kuluttua . Jälkimmäinen on yleensä seurausta onnettomuuksista, jotka johtuvat nivelen epävakaudesta. Potilaan polvinivelen säännöllinen seuranta on tarpeen konservatiivisen hoidon mahdollisten komplikaatioiden varhaisen havaitsemiseksi. Kirurginen hoito on silloin mahdollista milloin tahansa.
Leikkaushoito suoritetaan yleensä monimutkaisissa polven nivelsiteiden vammoissa (esim. Onneton kolmikko ), etummaisen ristisivun luiden kyyneleissä, meniskin lisävaurioissa, lihasten kompensoinnin puutteessa intensiivisen fysioterapian jälkeen.
Kiristysnauhan etuosan repeämän kirurginen hoito
1970-luvulta 1980-luvulle ikäraja eturauhasen nivelsiteiden rekonstruointileikkauksessa oli noin 35 vuotta. Tämä johtui edelleen rajallisista kirurgisista vaihtoehdoista, joissa käytettiin artroskopiaa ja vähän invasiivisia instrumentteja, sekä tuolloin käytettävissä olevista implantteista. Nykyään ikärajaa ei enää ole. Potilaan polven kunto, potilaan vaatimukset ja motivaatio ovat tärkeimmät tekijät, jotka vaikuttavat päätökseen kirurgisen hoidon puolesta tai vastaan. Useimmissa tapauksissa lääketieteellisestä näkökulmasta ristisolun repeämä ei vaadi välitöntä kirurgista toimenpidettä. Ristisolun korvaamiseen käytetään uutta repeämää fysioterapiasyklin jälkeen - tämä on yleensä noin 6-8 viikkoa loukkaantumisen jälkeen. Polvi on sitten jälleen täysin turvonnut. Jos harkitaan ristisolun kiinnitysmenetelmää , leikkaus on suoritettava kolmen viikon kuluessa onnettomuudesta. Joissakin tapauksissa kirurginen hoito tapahtuu vasta useita kuukausia ristisolun repeämisen jälkeen. Esimerkiksi, kun alun perin vain pieni epävakaus sairastuneesta polvesta johtaa oireisiin potilaalla. Skandinavian maissa Norjassa, Tanskassa ja Ruotsissa keskimääräinen aika repeämisen ja toiminnan välillä on seitsemän, yhdeksän ja kymmenen kuukautta, kun taas Yhdysvalloissa se on 2,4 kuukautta. Kvartiiliväli on 1,2-7,2kuukausi Yhdysvalloissa ja 4,2-17,8kuukautta Norjassa.
Joissakin viimeaikaisissa tutkimuksissa on tullut johtopäätös, että rappeuttavia oireita voidaan havaita kärsivän polven meniskeissä jo kuuden kuukauden kuluttua ristisolun repeytymisestä ilman kirurgista toimenpidettä, joten kirjoittajat suosittelevat jälleenrakennusta vuoden kuluessa riskien vähentämiseksi.
Operaation ehdoton indikaatio on polvinivelen epävakaus. Ilman vakauttamisoperaatiota tämä johtaa meniskivaurioihin ja lopulta nivelen sekundääriseen nivelrikkoon . Se kärsii lähinnä nuoremmalla iällä aktiivisesti urheilevista ihmisistä, vaikka viime vuosina yli 50-vuotiaiden sukupolvi on kasvanut ristisolun urheiluvammoissa Saksassa. Jos asianomaisella henkilöllä on myös ammattirajoitus (esim. Käsityö), toiminta on myös tarpeen tässä.
Tupakoitsijoiden kirurgisen hoidon kliiniset tulokset ovat huomattavasti huonommat kuin potilailla, jotka pidättyvät tupakan käytöstä.
Seuraavat tekniikat liittyvät kaikki etummaisen ristiinnaulan säilyttämiseen tai rekonstruointiin. Operaatiot takaosan ristisivuun ovat suhteellisen harvinaisia. Ne on lueteltu tämän kappaleen lopussa.
Vakiomenettely on edelleen ristisolun leikkaus käyttämällä jänne- tai allograft-implanttia, joka korvaa ristisivun mahdollisimman anatomisesti.
Ristisolun leikkaus
Yleisimmät käytetyt kirurgiset tekniikat ovat repeytyneen ristisivun rekonstruointi . Katkaistun teipin jäänteet poistetaan suurelta osin ja korvataan uudella teipillä. Uusi nivelside voidaan valmistaa kehon omasta kudoksesta ( autologinen ) tai kuolleen kudoksesta ( allogeeninen ) tai muusta lajista ( ksenogeeninen ) .
Vaikka 1980-luvulla leikkaus tehtiin yleensä välittömästi tai ainakin pian loukkaantumisen jälkeen, " kaksivaiheinen " menettely on ollut edullinen 1990-luvulta lähtien . Jälkeen kliinisen tutkimuksen, usein tukevat havainnot magneettikuvaus (MRI), The tähystys suoritetaan kanssa resektio revitty ristisiteen ja hoitoa mahdollisesti nivelkierukan vammat valmisteltaessa toisen leikkauksen (ristisiteen plasty). Niveltulehdusta seuraa fysioterapeuttinen hoito polven turvotuksen vähentämiseksi ja lihasten vahvistamiseksi. Kun oireet ovat vähentyneet, varsinainen ristiinnaulaleikkaus suoritetaan noin kuusi viikkoa ensimmäisen artroskopian jälkeen.
Tätä kaksivaiheista menetelmää suosivat yhä monet kirurgit nykyäänkin, koska "välittömien leikkausten" aikana leikkauksen jälkeen havaittiin suurempi niveltulehduksen esiintyvyys ja siten massiiviset liikkumisrajoitukset.
Viime vuosina - kuitenkin standardoitujen menetelmien ansiosta, mutta myös hoitoprosessin lyhentämiseksi - on tehty yhä enemmän "kertaluonteisia" toimenpiteitä. Repeytyneen ristisidoksen kannot poistetaan yleensä vain osittain; usein vain tarpeeksi estääkseen kannon jäämisen loukkuun nivelessä. Kliinisesti todistettuja ristisolun vammoja voidaan hoitaa välittömästi loukkaantumisen jälkeen , etenkin korkean suorituskyvyn ja ammattilaisurheilijoiden kohdalla , kunhan polvessa ei vielä ole lainkaan tulehduksia.
Kaikissa jälleenrakennustekniikoissa yritetään palauttaa alkuperäisen ristisolun ominaisuudet mahdollisimman hyvin. Etuosan ristisivulla on moniaksiaalinen kuiturakenne. Mikään tällä hetkellä käytössä olevista siirteistä ei saavuta tätä rakennetta. Kaikissa rekonstruoinneissa ei myöskään ole proprioseptiaa . Terveellä ristisivulla on mekanoreseptoreita , joista siirteet puuttuvat. On mekanoreseptoreista voi tuovia signaaleja selkäydin johti ja moottori neuronien kautta γ-silmukka kara puretaan. Tämä säätösilmukka vaikuttaa polvinivelen liikkeen tunteeseen, voimaan ja asentoon ja on tärkeä tekijä sen vakaudelle. Aistijärjestelmän menetys pahentaa merkittävästi sairastuneen polven koko propriokäsitystä. Siksi mikään tällä hetkellä tunnettu kirurginen tekniikka ei saavuta loukkaantumattoman nivelsiteen laatua ristisivun rekonstruoinnin jälkeen. Käydään kiistanalaista keskustelua siitä, mikä tekniikka tai mikä elinsiirto on lähinnä loukkaamattoman ristiinnaulan ominaisuuksia.
Siirteen valinta
Transplantaattimateriaalien tapauksessa, joita käytetään repeytyneen etuosan ristisivun korvaamiseen, olennaisesti kehon omia (autologisia) elinsiirtoja on käytetty 1980-luvulta lähtien. Tällä hetkellä pääasiassa käytetään polvilumpion nivelsiteitä , nelipäinen jänne ja semitendinosus-jänne . Siirteen valinta on ollut vuosien ajan eniten keskusteltu aihe polvileikkauksissa erikoislääkäreissä.
Suikaleina Iliotibial suolikanavasta tai kojelauta kaksoiskantalihaksen käytetään harvoin . Koska sairastavuus ja invasiivisuus kehon omaa jänne siirrännäisiä, synteettiset nivelside korvaavien materiaalien tai cadaverous köynnöksen voi olla itsestään selvä vaihtoehto. Ohjeita Saksan Society for Trauma Surgery suositella ilmainen monisäikeinen jänne köynnöksen päässä PES anserinus ryhmä (puolijänteiseen jänteen tai puolijänteisen ja hoikkien jänteiden ) samoin kuin polvilumpion jänne ja sen luun liitteitä.
Yhdysvalloissa vuonna 2006 tehdyn tutkimuksen mukaan noin 46% kaikista etureunan ristisolun leikkauksista tehtiin BTB-tekniikalla, 32% hamstringia ja 22% allograftia. Euroopassa rekonstruoinnit tehtiin kuitenkin 84–90%: lla leikkausjännitteen leikkauksista ja vain 10–14%: lla patellar-jänteen leikkauksista; allograftien tai keinotekoisten nivelsiteiden käytöllä ei ole merkitystä noin 1,4%: lla.
Polvilumpion jänne
polvilumpion jänne (tekninen kieli: polvilumpio (r) jänne , ligamentum patellae ) on erittäin suuri ja vahva jänne. Monissa tapauksissa on näin ollen valittu menetelmä. Kuitenkin, se on vain puoli yhtä joustava kuin luonnollinen yksi Ristisiteet. Ristisidoksen rekonstruoinnissa polvilumpion jänteen autologisen siirron avulla tämä tapahtuu kiinnittyneillä luuosilla ( engl . : Luun jänteen luu = luu-jänteen luu ; BTB-tekniikka), jotka on poistettu ja vedetty laajennettujen kanavien läpi (halkaisija 8-10 mm). ) sääriluun tai reisiluun. Ylemmän ja alemman luulohkon pituus on noin 20 mm. Autologisen siirteen (ger.: Siirre = elinsiirrot ilman verenkiertoa) luiden päiden vakain ankkurointi on , minkä vuoksi sekä täällä että seuraavassa osassa selitetään tarkemmin seuraavassa osassa autograftin Semitendinosustechnik , kreikan αὐτός = itse ) on kiinnitys niin sanotuilla häiriöruuveilla saavutettu. Tämä on erityisen tärkeää varhaisen toiminnallisen mobilisoinnin suhteen.
Tukea leikkauksen jälkeen ortopedisella lastalla ( ortoosi ) ei usein tarvita, joten lihasten surkastumisriski on pienempi kuin muilla toimenpiteillä. Tämä etu on erityisen mielenkiintoinen urheilijoille, jotka haluavat palata ennenaikaisesti vanhaan suorituskykyyn.
Koska polvilumpion jänne on vain puolet joustavampi kuin varsinainen ristisidos, voi kestää jopa 18 kuukautta, ennen kuin voit osallistua uudelleen niin kutsuttuihin "stop-and-go" urheilulajeihin.
Semitendinosus-jänne
Puoli-jänne lihas ( semitendinosus ) vinssauksia polvinivelen reisiluun puoleiset keskeltä ja on osa ns "goosefoot" pes anserinus superficialis , joka on myös muodostettu jänteistä gracilis lihas ja sartorius-lihas .
Jänne (siirre) kautta keskeinen leikkaus sääriluun hieman alle polven avulla ns jänne poistolaite tai rengas poistolaite (jänteet Schneider, engl. Myös harvesteri on korjata poistetaan = saada '). Pituudesta riippuen jänne taitetaan kolme tai neljä kertaa tietyllä langan tekniikalla, kierretään, kiinnitetään ja ohjataan reiän läpi säären läpi reiteen ja myös kiinnitetään sinne. Vähiten invasiivinen tekniikka jänteen helpompaa ja nopeampaa poistamista varten polven ontelosta ja parempia kosmeettisia tuloksia on ollut saatavilla 2000-luvun alusta lähtien.
Semitendinosus-jänne on neljä kertaa vahvempi kuin polvilumpion jänne. Tämä tekniikka vastasi patellajänteen tekniikkaa noin vuoteen 2003 asti. Siitä lähtien tämä tekniikka on vakiinnuttanut itsensä niin kutsutuksi "kultastandardiksi", koska erityisesti poistopaikka paranee vähemmän tuskallisesti. Jos semitendinosus-jänne on liian lyhyt tai liian ohut, myös gracilis-jänne poistetaan (STG-tekniikka; semitendinosus- ja gracilis-jänteet). Tämä ei kuitenkaan tee elinsiirrosta joustavampaa. Jotkut kirurgit poistavat aina molemmat jänteet. Sekä semitendinosus- että Gracillis-jänteet vaaditaan etenkin takaosan ristisidoksen muoville, mikä tekee poistamisesta vastakkaiselta puolelta välttämättömän, varsinkin kun kyseessä on ylimääräinen nivelsiteiden epävakaus, joka on hoidettava.
Nykyaikainen kirurginen tekniikka on kaksoispakkaus . Kaksi nippua (anteromediaalinen ja posterolateraalinen) työnnetään polveen neljällä luukanavalla. Anatomian parempi jäljitteleminen johtaa vakaampiin tuloksiin. Tämä menettely on kuitenkin teknisesti vaativa, ja se (tällä hetkellä) (2010) toteutetaan vain erikoistuneissa keskuksissa. Kahden siirteen kiinnitys tapahtuu yksinomaan nivelen ulkopuolella käyttämällä endopainikkeita .
Nelinpään jänne
Edellä mainittua periaatetta noudattaen osa nelirivisen reisilihaksen jänteestä , mukaan lukien polvivarren luusylinteri, poistetaan polvilumpion yläpuolelta ja istutetaan ristisivuna, kuten yllä on esitetty. Ns. Puristussovituksena sitä käytetään ilman ylimääräisiä ruuveja. Etuna on, että jänteet ovat vahvempia kuin gracilis-jänteet. Patellar-jänteeseen verrattuna polvistuminen on huomattavasti vähemmän kipua, koska paine ei aiheuta arvetta. Haittana on, että lihasten kuihtumista ja reisilihakseen lihaksen usein esiintyy leikkauksen jälkeen . Neljännessä jänteessä on toistaiseksi vain suhteellisen harvat kirurgit käyttäneet ristiinnaulan rekonstruointia.
Allograft
Ns. Allograft on ruumiinsiirto. Kolmen aiemmin mainitun jänteen lisäksi tähän voidaan käyttää myös valmiita Achilles-jänteitä ja sääriluun etuosaa . Positiivinen vaikutus käyttäen allograftin on, että ei ole sairastuvuuden suhteen poistoa . Muita etuja ovat lyhyempi leikkausaika, pienemmät leikkausarvet ja leikkauksen jälkeisen kivun väheneminen. Alun perin transplantaatteja käytettiin vain revisio-leikkaukseen ja takaosan ristisivun rekonstruointiin. Sillä välin allografteja käytetään myös yhä enemmän etummaisen ristisivun primääriseen rekonstruktioon.
Käsittelemättömiä jäädytettyjä siirteitä käytetään. Alun perin käytetyt sterilointimenetelmät ( säteily tai etyleenioksidi ) vahingoittivat elinsiirron biomekaanisia ominaisuuksia tai johtivat hylkimisreaktioihin . Hoitamattomien elinsiirtojen yhteydessä syntyy kuitenkin HIV- ongelma. Saksassa siirretyt siirteet tulevat pääasiassa klinikan omista varastoista tai Eurotransplantista , koska elinosien kauppa ja jakelu on kielletty Saksassa. Aivokuolleista elävistä luovuttajista tutkitaan muun muassa HI-virus. Vastaanottajan infektioriski on siten rajoitettu " diagnostisen aukon " jaksoon ja se on luokiteltu erittäin pieneksi.
Jäädytetyt allograftit eivät aiheuta hylkimisreaktiota. Useat tutkimukset vahvistavat, että allografteilla on samanlaiset arvot kuin autologisilla siirroilla, sekä lyhyellä että pitkällä aikavälillä. Laadun suhteen allograftit eivät ole millään tavoin huonompia kuin autologiset siirrot. Käytetäänkö autologista tai allogeenista siirtoa ristiinnaulan rekonstruoimiseksi, on viime kädessä lääkärin ja potilaan päätös. Suuri ongelma on, että annostelijoita on aivan liian vähän, jotta allografit voisivat edes lähestyä kysyntää.
Synteettiset rekonstruktiomateriaalit
Synteettisiä ristisolun proteeseja, esim. Implantteja, jotka on valmistettu esimerkiksi hiilikuidusta , polyesteristä , polypropeenista , Gore-Texistä tai naudan kollageenista , käytettiin pääasiassa 1980-luvulla. Niitä ei enää käytetä niiden puutteellisten biomekaanisten ominaisuuksien ja lisääntyneen määrän nivelsisäisiä komplikaatioita vuoksi. Nämä komplikaatiot olivat enimmäkseen yhteisiä effuusiot ja reaktiivisen synoviitti (tulehdus sisäkerroksen hermot). Komplikaatiot johtuivat pääasiassa hankaushiukkasista, jotka johtavat vierasesineiden reaktioihin nivelessä . Näiden synteettisten ristisidosproteesien epäonnistumisaste oli 40–78 prosenttia.
Siirteen kiinnitys
1990-luvun alussa, polvilumpion jänne elinsiirron kiinnitettiin ns titaani interferenssiruuveja kuten kiinnittäminen molemmissa päissä elinsiirtoa, joskus vain ruuvattu toisella puolella, ja on kiinnitetty reisiluun kanssa ns endobutton , joka on "kierteitetty "elinsiirron kautta. Endobutton koostuu silmukasta, joka on valmistettu resorboitumattomasta lanka-aineesta ja titaanikallistuspainikkeesta (nelireikäinen levy), joka kallistuu luukanavan läpi kulkiessaan. Myöhemmin titaaniruuvit korvattiin nykyisin käytetyillä ns. Bioruuveilla ("bioruuvit", jotka ovat itsestään resorboituvia häiriöruuveja ), mikä tekee toistuvista toimenpiteistä materiaalin poistamiseksi tarpeetonta. Nämä ruuvit on valmistettu hajoavista polymeereistä, kuten poly- L- laktidista (PLLA) tai poly- ( L- co- D / L- laktidista) (PLDLLA). Hybriditekniikkaa voidaan käyttää myös bioruuvilla (nivelsisäisenä kiinnityksenä) ja reisiluun / sääriluun endobuttoneina (nivelen ulkopuolisena kiinnityksenä). Niin sanotulla " Press-Fit-Technique-Fixation " -tekniikalla , joka ilmestyi noin vuonna 1995, ruuvikiinnitys BTB-tekniikalla (luu-jänne-luustekniikka) voidaan jättää kokonaan irti. Luiden päät ovat kapenevat sen varmistamiseksi, että ne ovat kallistuneet tiukasti porakanavissa. Vuodesta 1996 ilmestyi kirurgisia robotteja, jotka automaattisesti loivat porakanavan timanttijyrsinkannalla. Ne eivät voineet vallita, koska ne eivät tuottaneet selkeästi parempia operatiivisia tuloksia ja aiheuttivat korkeita kustannuksia (henkilöstön ja laitteiden suhteen suuret).
Tapauksessa puolijänteisen ja gracilis elinsiirtojen (STG), bio- ruuveja käytetään tavallisesti kiinnittämiseen. Implanttivapaa kiinnitys on ollut mahdollista myös täällä 1990-luvun lopusta lähtien. Tällä tekniikalla semitendinosus- ja gracilis-jännesiirteen pää sidotaan ja reisiluukanava porataan n. 4 mm kapeammaksi nivelen suuntaan kuin nivelestä kaukana olevassa pisteessä. Oksas työnnetään liitokseen reisiluun reiän kautta. Siirteen solmu istuu kanavan kapeamman osan edessä. Mittaukset ovat osoittaneet, että nivelten jäykkyys ja suurin kuormitus ovat samanlaisia kuin muissa tekniikoissa. Solmimalla jänteiden päät, interferenssiruuvit (implantit) ovat tarpeettomia. Päähenkilöt implantin vapaan kiinnittymisen näe tätä kustannusetu. Koska implantteja ei käytetä, näiden materiaalien kanssa ei voi syntyä ongelmia. Haittana on kuitenkin huomattavasti suurempi kanava reiden luussa.
Kun oksat kiinnitetään häiriöruuveilla, on tärkeää välttää ns. " Benji-ilmiötä " ja " tuulilasinpyyhkijän vaikutusta ", että kiinnitys on lähellä liitospintoja.
Siirteensiirtosairaus ja invasiivisuus
Rekonstruoitujen ristiinivelsiteiden laatua ja tekniikkaa on jatkuvasti parannettu ensimmäisestä ristisolusairausleikkauksesta vuonna 1917 lähtien, ja niiden onnistumisaste on nykyään erittäin korkea. Suuri onnistumisaste, noin 90%, muuttaa potilaan odotuksia. Siksi autologisten elinsiirtojen toissijainen näkökohta on yhä tärkeämpi: elinsiirron poistamisen sairastavuus ja invasiivisuus . Tällä on nyt merkittävä vaikutus potilaiden tyytyväisyyteen, jonka ensisijaisesti määrää kipu ja liikkuvuus.
Patellar-jänteen poistaminen on usein tuskallisempaa kuin muiden autologisten jänteiden poistaminen. Jopa 60% potilaista valittaa kipua polvillaan. Patellar-jänteensiirtoja ei siksi yleensä suositella potilaille, joilla on usein polvistavia toimintoja. Polven kipu, joka aiheuttaa polvilumpion jännetulehduksen , polvilumpion tendiniitin , patellofemoraalisen krepituksen ja infrapatelläre-supistukset. Näiden oireiden esiintymistiheys vaihtelee ja on 4–40% potilaista tutkimuksesta riippuen. Suurin komplikaatioiden syy on ilmeisesti Hoffa-rasvatyynyn loukkaantuminen , joka voi johtaa arpiseen supistumiseen (patellar-jänteen lyhenemiseen) ja fibroosiin . Tämä puolestaan johtaa polvilumpion jänteen rajoitettuun liikkuvuuteen ja sen tarttumiseen sääriluun etureunaan. Se, että polvilumpion jänne lyhenee siirron poistamisen jälkeen, on kuvattu useissa tutkimuksissa. Lyhennys voi olla välillä 2 ja 7 mm. Patellar-jänteen liiallinen lyhentäminen voi johtaa patellofemoraaliseen nivelrikkoon. Yksittäisissä tapauksissa on havaittu polvivaipan halkeamia, jotka voivat suuressa rasituksessa johtaa saman murtumaan . Patellar-murtuman riski on välillä 0,1 - 3%. Siirteen varovainen poistaminen voi minimoida sen edelleen. Jos esimerkiksi ontto jyrsintä käytetään polviluu-luulohkon poistamiseen, vältetään myös ennalta määrättyjen murtumispisteiden muodostumisen riski. Patellar-jänteen poistaminen lisää patellar-jänteen repeämisen todennäköisyyttä.
Semitendinosus-jänteen (hamstring) poistaminen etummaisen ristisivun rekonstruoimiseksi voi myös johtaa komplikaatioihin. Esimerkiksi hamstring-lihasten taipumislujuus pienenee ensimmäisten kuukausien aikana jänteen poistamisen jälkeen. Jotkut potilaat valittavat myös patellofemoraalisen kivun esiintymisestä tällä elinsiirtomenetelmällä. Kivun syyt ovat tietysti häiriintynyt polvilumpio-reisiluun liikunta kärsivässä polvessa, samoin kuin nelijalkalihasten lyheneminen johtuen hamstringin poistamisesta. Semitendinosus-jänteen poistamisen aiheuttama kipu on melko harvinaista ja sitten vain lyhytaikaista. Semitendinosus- ja gracilis-jänteiden samanaikainen poistaminen voi pitkällä aikavälillä häiritä polvinivelen sisäistä kiertymistä. Mukaan havaintojen yksittäisten Tutkijoiden, lamaannuttaa jänteet voidaan pitkälti uudistua täydellisesti siirron jälkeen on poistettu. Ne kuitenkin yleensä muuttavat asemaansa ja ovat sitten hieman lähempänä kehoa (proksimaalinen).
Niiden operaatioiden osuus, joissa nelipyörän jäntää käytetään ristisolun rekonstruointiin, on edelleen hyvin pieni. Tiedot tämän jänteen keräämisen sairastuvuudesta ovat vastaavasti heikkoja. Nykyisissä tutkimuksissa tulokset ovat joskus hyvin ristiriitaisia. Jotkut kirjoittajat raportoivat huomattavasti pienemmästä poistumis sairastuvuudesta verrattuna polvilumpion jänteen poistamiseen , kun taas toiset kirjoittavat toimintahäiriöstä ja merkittävästä kivusta.
Tyypillinen etureunan nivelsiteen rekonstruointiprosessi
Tämä esimerkki kuvaa prosessin anteriorisen ristiinnaulan rekonstruoimiseksi siirtämällä autologinen semitendinosus ja gracilis-jänne. 1980-luvulla Payr-pääsyn kautta suoritettu klassinen avoin ristisivusidosoperaatio korvattiin alun perin miniartrotomialla . Lähes kaikki ristisolun rekonstruktiot suoritetaan nyt käyttämällä minimaalisesti invasiivista artroskopiaa. Avoin leikkaus tehdään vain poikkeustapauksissa, esimerkiksi hyvin monimutkaisten polvivammojen yhteydessä.
anestesia
Menettely voidaan suorittaa yleisanestesiassa ( yleisanestesiassa ) tai alueellisessa anestesiassa . Molemmilla toimenpiteillä on etuja ja haittoja potilaalle. Selkärangan anestesia , epiduraalipuudutus (PDA, selkäytimen anestesia ) ja yhdistetty selkä- ja epiduraalipuudutus (CSE) ovat mahdollisia alueellisia toimenpiteitä . Toinen alueellisen anestesian muoto, jota käytetään usein edellä mainittujen anestesiamuotojen lisäksi, on reisiluun katetri. Ennen kaikkea tämä voi tukahduttaa kivun sairastuneessa polvessa leikkauksen jälkeen (leikkauksen jälkeen) ( reisiluun hermotukos ). Tätä tarkoitusta varten paikallinen anesteetti tuodaan lähelle tulee kivun johtavan hermon reisiluun hermo, joiden avulla on katetrin . Polven täydellinen tukos ei ole mahdollista yksinään. Reisihermon kuidut kulkevat lannerangasta polvinivelelle. Hiusten ohut putki kuljettaa nivusalueen kipulääkkeen reisiluun hermoon pienen annosyksikön kautta . Estää reisiluun hermo paitsi turruttaa kipua, mutta myös rajoittaa tunnetta, voimaa ja liikkuvuutta jalan. Katetri poistetaan 3-5 päivää leikkauksen jälkeen. Reisikatetrin ja reiden kiristys yhdistelmällä ristisolun rekonstruoinnin aikana on kuvannut reiden lihasten toiminnan häiriöitä.
Artroskooppi
Varsinainen toimenpide alkaa artroskopin asettamisesta potilaan polveen. "Ristisolun repeämien" diagnoosi voidaan vahvistaa uudelleen. Muita vammoja, erityisesti meniskiä, voidaan hoitaa ennen ristiinnaulan rekonstruointia.
Jänteen poisto ja valmistelu
Ensimmäinen kirurginen toimenpide on elinsiirteen jänteen poistaminen. Noin 4 cm pitkä iholeikkaus sääriluun sisäosassa pes anserinusin yläpuolella mahdollistaa kehon oman (autologisen) semitendinosus- tai gracilis-jänteen tai molempien jänteiden poistamisen. Jänteet poistetaan ns. Jänteenpoistajalla, ja ne ovat noin 28 cm pitkiä. Jänteet on esijännitetty erityisellä laitteella ja ommeltu neljä kertaa yhteen monisäikeisenä, esimerkiksi "nelinkertaisena". Siirteen pituus on silloin noin 7 cm ja sen halkaisija on vähintään 7 mm. Elinsiirto kiinnitetään mukana toimitettuihin kiinnityslaitteisiin (esim. Endobutton) erityisellä langalla. Erityislanka ei ole bioresorboituva.
Ristinivelsiteiden
jäännösten poisto ja luukanavien poraus Artroskooppisesti repeytyneen etuseinän jäänteet poistetaan. Tähän tarkoitukseen käytetään moottorikäyttöistä imuleikkaustyökalua ( parranajokone ) ja / tai korkeataajuista (HF) ablaatiolaitetta. Kannan jäännös on suositeltavaa jättää sääriluun päähän jonkin verran proprioseption säilyttämiseksi ja nivelnesteen tunkeutumisen minimoimiseksi sääriluun kanavaan. Kohdistuslaitteen avulla kanavan poraaminen sääriluun pään läpi nähdään ja porataan. Porakanavan halkaisija on sovitettu siirteen halkaisijaan. Kohdistuslaite porausta varten on kiinnitetty reisiluuhun sääriluun kanavan kautta tai nykyään tarkemmin anteromediaalisen ylimääräisen artroskooppisen pääsyn kautta. Tämän kohdistuslaitteen avulla porataan kanava reisiluuhun. Tämä kanava voi kaventua ylöspäin (sokea reikä) ja sen pituus on noin 35 mm. Kanavan leveämpi osa on siirrännäisen vastaanottamiseen, kapeampi osa siirrännäisen suspension läpi vetämiseksi.
Siirteen sisään vetäminen
Siirre vedetään porakanaviin alhaalta ylöspäin kahdella vetonarulla. Elinsiirto on kiinnitetty reisiluuhun ontto ruuvi (transfix-ruuvi). Sääriluukanavan päästä ulkoneva pää on kiristetty ja kiinnitetty häiriöruuvilla (delta-ruuvi) kiinnittämällä. Lopuksi haavat ommellaan. Toimenpiteen kesto on tyypillisesti välillä 45-90 minuuttia.
Operaation jälkeen
sijoittaminen laajennettuun asentoon heti toimenpiteen jälkeen on ratkaisevaa lopulliselle toiminnolle. Tätä tulisi tarkkailla 24 tunnin ajan. Tämä paikannus estää postoperatiivisen venytysvajeen, joka muuten kehittyy usein ja joka voi vaatia viikkoja fysioterapeuttisia ponnisteluja sen poistamiseksi. Leikkauksen jälkeisenä päivänä viemärit poistetaan yleensä polven haavoista. Leikattu jalka voidaan ladata vain osittain vasta viidenteen viikkoon leikkauksen jälkeen, koska elinsiirron täytyy kasvaa porakanavien luihin. Polviortoosia käytetään siirteen suojaamiseen, joka on herkkä tänä aikana . Kuntoutus voi yleensä alkaa viidennen viikon jälkeen.
Mahdolliset komplikaatiot etureunan nivelsiteen rekonstruoinnin jälkeen
Kuten minkä tahansa kirurgisen toimenpiteen kohdalla, ristiinnauhojen jälleenrakentaminen kahdella nykyään yleisesti käytetyllä elinsiirrolla (polvilumpion jänne ja takareikä) voi johtaa komplikaatioihin. Leikkauksiin liittyvien yleisten riskien, kuten verenvuoto , haavainfektiot , heikentynyt haavan paraneminen , tromboosi , verisuonten tai hermojen vammat, lisäksi on erityisiä komplikaatioita. Kirjoittajasta riippuen annetaan erilaisia komplikaatioita jopa 26 prosenttia. Yleisimmät komplikaatiot ovat elinsiirron epäonnistuminen esimerkiksi repeytymisen, repeämisen tai löystymisen vuoksi ja ennen kaikkea polvinivelen rajoitetun liikkeen vuoksi.
Aiemmin osoitettu elinsiirron poistamisen sairastuvuus voidaan myös laskea komplikaatioihin.
- Liikkeen menetys

Kykloopit ovat sekundaarinen artrofibroosi ja mahdollinen komplikaatio ristisolun rekonstruktiossa. Noin kahdella prosentilla kaikista potilaista ristisolun rekonstruktion jälkeen kyklooppi on syy liikkuvuuden menetykseen polven niveltä laajennettaessa.
Liikkeen menetys on vakava komplikaatio etureunan nivelsiteiden rekonstruoinnin jälkeen. Määritelmän mukaan sitä esiintyy, kun jalka ei putoa 10 ° kulman alapuolelle, kun jalka ojennetaan, eikä 125 ° kulmaa voida ylittää, kun jalka on taipunut. Nivelen venyttämiskyvyn menetys on yleisempää kuin taivutuskyvyn menetys ja on myös vakavampi potilaalle. Liikehäviön syy on yleensä tulehdukseen liittyvä sidekudoksen lisääntyminen - fibroosi , tarkemmin sanottuna niveltulehdus .
Siirteen epäonnistuminen Siirteen epäonnistumisen
ilmaantuvuus on noin 4,3%. Transplantaation epäonnistumisen syyt voidaan jakaa kolmeen ryhmään:
- kirurgiset virheet,
- biologinen epäonnistuminen elinsiirron riittämättömän paranemisen vuoksi ja
- Uusi ristisolun repeämä.
Eräässä tutkimuksessa 52 prosenttia elinsiirron epäonnistumisista oli lääkärin tekemiä iatrogeenisiä tai kirurgisia virheitä. 25 prosentissa tapauksista ristiinnauha repeytyi jälleen, 8 prosentissa epäasianmukainen siirteen sisällyttäminen, 3 prosentissa rajoitettu liikkuvuus ja 3 prosentissa käytettyjen synteettisten implanttien epäonnistuminen. Yhdeksässä prosentissa tapauksista, joissa elinsiirto epäonnistui, syytä ei voitu määrittää tarkasti. Yleensä kirurgin kirurgisella kyvyllä on suuri merkitys etummaisen ristisivun rekonstruoinnin onnistumisen kannalta. Tyypillisiä kirurgisia virheitä ovat esimerkiksi porakanavan väärä sijoittaminen, siirteen riittämätön kiinnitys, riittämätön jännitys elinsiirrossa ja riittämätön loven muovi ja myöhempi törmäys .
Ristisivun uusi repeämä voi johtua muun muassa liian aggressiivisesta kuntoutuksesta, potilaan puutteellisesta hoidosta tai urheilutoiminnan liian aikaisesta jatkamisesta, kun implanttiin kohdistuu liikaa stressiä.
- Septinen niveltulehdus
Septinen artriitti (bakteeri niveltulehdus) on suhteellisen harvinainen, mutta hyvin vakava komplikaatio on ristisiteen rekonstruktio. Esiintyvyysaste vaihtelee 0,3-1,7 prosenttia. Septinen niveltulehdus liittyy korkeaan sairastuvuuteen, yleensä pitkiin sairaalahoitoihin ja usein heikkoihin kliinisiin tuloksiin.
Yhdysvalloissa tehdyssä tutkimuksessa vakavien infektioiden määrä ristisolun rekonstruoinnin jälkeen oli 0,75 prosenttia. Nopeus oli 1,2 prosenttia autografteilla ja 0,6 prosenttia allografteilla. Antibioottien antaminen on pakollista postoperatiivisten infektioiden jälkeen.
Saksassa potilaille määrätään ennalta ehkäiseviä antibiootteja 62 prosentissa kaikista artroskopioista infektioiden, kuten septisen niveltulehduksen, välttämiseksi.
Muut komplikaatiot
Postoperatiivisen tromboosin esiintyvyys on 1,2 prosenttia. Ristisolun leikkauksen jälkeen kehittyvät pahanlaatuiset kasvaimet (pahanlaatuiset kasvaimet) ovat erittäin harvinaisia . Toistaiseksi (kesäkuusta 2010 lähtien) kirjallisuudessa on kuvattu vain kolme tapausta.
Ristiin ligamentin ommel
- → katso myös sairaushistoriaa käsittelevä osa
1980-luvulle saakka ensisijainen ompelumenetelmä oli edullinen, esimerkiksi intraligamenttisten kyyneleiden tapauksessa. Ensisijaisessa ompeleessa ristiinnaulan katkaistut päät ommeltiin takaisin toisiinsa korjauksen merkityksessä . Tämä terapeuttinen lähestymistapa toteutettiin ensimmäisen kerran vuonna 1895. Tutkimustulokset tuolloin ristisolun kyyneleiden ensisijaisesta ompelusta eivät olleet tyydyttäviä. Vikojen määrä viiden ensimmäisen vuoden aikana leikkauksen jälkeen oli yli 20 prosenttia tutkimuksesta riippuen. Seuraavina vuosina ristisolun primaarinen ompelu ilman lisäystä hylättiin yhä enemmän terapiana etuisen ristisivun rekonstruoinnin hyväksi . Muut myöhemmät pitkäaikaiset tutkimukset ovat osoittaneet tulosten heikkenemisen pidempään, minkä vuoksi ainoa ensisijainen ompele ei ole enää terapeuttinen vaihtoehto tuolloin käytetyssä kirurgisessa tekniikassa. Huonojen tulosten syy oli polvinivelen riittämätön biomekaaninen vakaus paranemisen aikana. Tämän seurauksena monissa tapauksissa ei toiminnallisesti riittävää arpikudosta voi kehittyä tarvittavan polven vakauden varmistamiseksi.
Toinen variantti ristisolun ompelusta oli parantavan ristisivun vahvistaminen ns. Augmentaation avulla. Lisäyksessä käytettiin erilaisia synteettisiä nauhamateriaaleja tai kehon omaa kudosta. Vahvistus voi tapahtua nivelten sisäpuolella (nivelten sisällä) tai myös nivelten ulkopuolella (liitoksen ulkopuolella). Näitä tuolloin käytettyjä menettelyjä pidetään myös yleensä vanhentuneina.
Luisen vastenmielisyyden erityistapaus
Luinen repiä tai avulsion on etummaisen ristisiteen luusta (sääriluun tai reisiluun) on paljon harvinaisempi kuin sen intraligamentous repeämä ja määritelmän mukaan ei ole ristisiteen repiä. Tätä erityistapausta esiintyy useammin lapsilla, etenkin säären nivelsiteiden kiinnityksessä säären eminentia intercondylica -laitteessa, ja sillä on yleensä hyvät mahdollisuudet parantua kokonaan uudelleen kiinnittämällä avulsio uudelleen - esimerkiksi ruuveilla tai lankalangoilla. Aikana arthroscopic refixation ruston ja luun asteikot tukevat ristisiteen, hyvän yleiskuvan on ratkaisevan tärkeää, jotta vältetään sieppaukseen poikittaisen nivelside (välillä menisci ) alla fragmentti. Muuten mini-open-tekniikka on suositeltava. Yleisesti, olisi huolehdittava ei estää kasvu levy kanssa implantit ( ruuveja tai langan ompeleita) .
Ristiin ligamenttien säilyttäminen
- → katso myös artikkeli ristisivusidosten retentio
Kirurgisesti jotka säilyttävät ristisiteen ovat vielä nuoria menettelyjä, jotka eivät vaadi korvaa jänne siirrännäisen . Niitä voidaan käyttää vasta kolmen ensimmäisen viikon aikana ristisolun repeämisen jälkeen. Tämä aikaraja johtuu siitä, että on tarkoitus käyttää ristisolun olemassa olevaa parantavaa kapasiteettia, joka kuluu melko nopeasti. Ristisidoksen toivottu luonnollinen arpimisprosessi saavutetaan polvinivelen biomekaanisella stabiloinnilla, loukkaantuneen ligamentin rakenteen anatomisella pienentämisellä ja mikrorakenteella ( parantava vaste ).
Tällä hetkellä käytetään kahta menetelmää: ensimmäinen hoitomenetelmä perustuu dynaamiseen (jousimekanismi), toinen perustuu jäykkään, joustamattomaan polvinivelen stabilointiin. Että dynaamista menetelmää , ristisiteen sijoitetaan uudelleen kanssa bioresorboituvasta ompeleet ja polven stabiloidaan ohuella, hyvin repiä kestävä implantti säiettä. Säären jousielementin joustava dynamiikka varmistaa, että parantava nivelside vapautuu kaikkien taivutus- ja venytysliikkeiden aikana. Joustamattomassa menetelmässä käytetään jäykästi kiinnitettyä polyeteeniteippiä polvien stabilointia varten ja imeytymättömiä ompeleita ja pieniä ankkureita palauttamaan repeytynyt ristisidos alkuperäiseen repäisykohtaan, kunnes se on jälleen kasvanut.
Tähän mennessä julkaistut tiedot osoittavat, että hyviä tuloksia voidaan saavuttaa hyvin valitulla indikaatiolla.
Hoidon näkymät
Toisin kuin sisemmät ja ulkoiset nivelsiteet, nämä kaksi ristisivua eivät kykene kasvamaan yhdessä itsestään kyyneleen immobilisoimalla. Esimerkiksi sisäisen nivelsiteiden repeytymisen tapauksessa riittää tukilaite (lastu), jota on käytettävä noin kuusi viikkoa, jotta molemmat päät voivat parantua ja kyyneli paranee. Tämä ei päde polven sisäpuolella oleviin kahteen ristisivuun. Syy tähän ei ole tarkalleen tiedossa. Useista tekijöistä keskustellaan. Nivelneste , joka ympäröi ristisiteet voi olla väline, joka estää tällaisen paranemista. Muutokset solujen aineenvaihdunnassa loukkaantumisen jälkeen ja sisäiset alijäämät, kuten ristiinnauhoja muodostavien solujen geeniekspressiossa , pidetään myös vastuussa tästä vaikutuksesta.
Tutkimuksessa terapiakonseptien tarkoituksena on aktivoida samat kyvyt repeytyneiden ristisivusolujen soluissa kuin esimerkiksi ulkoisen ja sisäisen nivelsiteen soluissa. Periaatteessa ristisolun solut, kuten sisemmän ligamentin solut, pystyvät lisääntymään ja revaskularisoitumaan repeämisen jälkeen . Tämä on osoitettu histologisesti ja immunohistokemiallisesti . Jopa vuoden kuluttua repeämästä solut pystyvät edelleen tuottamaan kollageenia nivelsitefragmenteissa. Kyky siirtää soluja haavan alueelle on myös osoitettu. Siitä huolimatta polvessa ei muodostu tukirakennetta (rakennustelineitä) kudosrakenteelle, joka yhdistää ristiinnauhan repeytyneet kollageenikuituniput toisiinsa. Repeytyneen ristisidoksen päät heiluttivat päämäärättömästi nivelnesteessä. Yhdessä hypoteesissa oletetaan, että solunulkoisten matriisiproteiinien ja sytokiinien puute haavan alueella, mikä on välttämätöntä tukirakenteen rakentamiseksi, estää itsensä parantumisen. Osoitus tästä on, että huomattava määrä fibrinogeeniä , fibronektiiniä , verihiutaleista peräisin olevaa kasvutekijää A (PDGF-A), TGF-β1 , fibroblastikasvutekijä (FGF) ja von Willebrand -faktoria (vWF) voidaan havaita sisäinen nivelside, joka puuttuu ristisolun repeämästä Ristisolun repeytymisen verenvuodosta huolimatta fibriinihiutaleita ei voida havaita vahingon läheisyydessä. Yksi mahdollinen syy on läsnä korkeampien pitoisuuksien entsyymin plasmiinin . Plasmin pystyy katalysoimaan fibriinin pilkkomisen ( fibrinolyysi ) . Se johtuu urokinaasientsyymin lisääntyneestä ilmentymisestä , joka puolestaan katalysoi plasminogeenin muuntumista plasmiiniksi.
Tukirakenteen kertymisen biologinen stimulaatio, joka mahdollistaa polven repeytyneen ristisivun paranemisen, on potentiaalinen tulevaisuuden terapiakonsepti. Kasvutekijöiden , kuten PDGF: n, TGF-p: n ja FGF: n antaminen voisi säätää lisääntymistä ja migraatiota sekä kollageenin tuotantoa in vitro . Että kani malliorganismi , injektio hyaluronihapon johti lisäsi muodostuu uusia verisuonia, ja lisääntynyt tuotanto tyypin III kollageenia. Vuonna kesysikoja eläinmallissa , injektio kollageeni-rikas hydrogeelin sisään ommeltua ristisiteen aiheuttaa parannettu paranemista on huomattavasti lisätty, nivelside lujuus.
Kaikki siihen liittyvät kudostekniikan käsitteet ovat vielä alkuvaiheessa. Alkuperäiset ja lyhytaikaiset tulokset osoittavat, että parantunut nivelsiteiden paraneminen voidaan saavuttaa biologisesti stimuloivilla tekijöillä.
Healing-Response tekniikka
Amerikkalainen kirurgi Richard Steadman kehitti parantavaa vastaus tekniikka 1990-luvun alussa. Tämä hoitomenetelmä on mahdollinen vain tuoreilla etuseinän ristisolun repeämillä, repeällä reiden luussa tai kyyneleellä nivelkalvossa . 80% kaikista rintakehän etuosan repeämistä murtuma tapahtuu reisiluun. Prosessi on kiistanalainen, koska tähän mennessä julkaistut tulokset ovat epäjohdonmukaisia. Vertaileva tutkimus osoitti, että tulokset eivät eronneet merkittävästi konservatiivisen hoidon tuloksista, kun taas muut tutkimukset dokumentoivat tämän hoitomenetelmän edut.
Parantava-vaste tekniikka perustuu oletukseen, että erilaistumattomat kantasolut voivat erilaistua osaksi tendinocytes (siipi solut) sopivissa mekaanista rasitusta - mukaan Wolffin laki . Mahdolliset vammat hoidetaan ensin artroskopialla. Sitten luuytimen alueella ja ristisiteen avataan kanssa naskali jopa kymmenen paikkaa (microfracture) niin, että kantasolut voivat paeta luuytimestä. On tärkeää, että luuytimestä vuotaa riittävästi verta. Sitten ristiinnauha asetetaan uudelleen kiinnityskohtaansa hyytymässä ja polvinivel venytetään. Hoito on sairaalahoitoa, tyypillisesti kahden päivän ajan. Ilman viemäröintiä polvinivel kiinnitetään lastalla noin neljästä kuuteen viikkoon 10 ° taivutuksella. Tätä seuraa intensiivinen harjoittelu. Keskimäärin kolmen kuukauden kuluttua tällä tavoin hoidettu potilas voi harrastaa jälleen kilpailulajeja. Menettely on suoritettava muutaman päivän kuluessa loukkaantumisesta. Menestysaste on yli 80%. Epäonnistumisia voidaan hoitaa ristisolun leikkauksella. Menetelmä voi olla käyttökelpoinen myös takaosan ristiinnaulan kyyneleiden hoidossa.
Kiristysnivelen takaosan repeämän kirurginen hoito
Takaosan ristiinnaulan toiminta on huomattavasti vaikeampaa kuin etupuolen ja on pikemminkin poikkeus. Taipumus parantumiseen on myös melko korkea konservatiivisella hoidolla. Kirurginen toimenpide on yleensä vain ilmoitetaan monimutkaisiin polven nivelside vammat . Tällä hetkellä on olemassa kolme kilpailevaa kirurgista toimenpidettä takaosan ristisolun repeämille. Nämä ovat:
- Anterolateraalisen pääkimpun anatominen rekonstruktio yhden viillon tekniikassa käyttäen hamstring-jänteitä, kuten semitendinosus-lihaksia
- Molempien nippujen anatomiset rekonstruoinnit
- Sääriluun upotekniikka
Fysioterapia kuntoutukseen ristiinnaulaleikkauksen jälkeen
Hoidon tavoitteena ei pitäisi olla ainoa vakauden palauttaminen, vaan pikemminkin koko nivelfunktion säilyttäminen. Tämä tarkoittaa vakautta, mukaan lukien tunne vakaasta polvinivelestä, vapaa nivelliike ja vapaus oireista.
Leikkauksen jälkeen toiminnalliset harjoitukset suoritetaan varhaisessa vaiheessa (osittain passiivisesti käyttämällä moottoroitua liikelasta) ja potilaan liikkuvuus varmistetaan kyynärvarren kainalosauvoilla ja mahdollisesti polven ortoosilla. Tätä seuraa fysioterapeuttinen hoito, jonka tulisi leikkaustyypistä ja koulusta johtuen aiheuttaa täyttä stressiä leikatulle polvelle noin kahden viikon kuluttua. On suositeltavaa tehdä jännitysharjoituksia. Tämän on tarkoitus aktivoida lihasryhmät. Noin kolmannesta viikosta voit aloittaa pyöräilyn kevyesti. Noin kuuden viikon kuluttua urheiluhuipulla tai minitrampoliinilla voidaan suorittaa harjoituksia valvonnassa. Urheilukyky kevyessä juoksuharjoittelussa on olemassa noin kolmannesta kuukaudesta leikkauksen jälkeen. Noin kuuden kuukauden kuluttua voidaan lisätä kuormia, kuten hyppy. Kuntoutusvaihe kestää keskimäärin kuusi - yhdeksän kuukautta, ennen kuin täysi urheilukyky saavutetaan. Etuosan ristiinnaulan täydellinen paraneminen (uudistumisvaihe) on täydellinen vain vuoden kuluttua.
Leikkauksen jälkeinen jatkohoito eroaa olennaisesti vain marginaalisesti. Fysioterapeuttisessa hoidossa on kiinteät standardit, jotka eroavat toisistaan vain merkityksettömästi. Tässä, kirurgisesta menetelmästä riippuen, selkeiden seurantamenetelmien tulisi heijastua myös hoitoon. Fysioterapeutin kokemuksella ja työllä on siis ratkaiseva merkitys parantumisprosessille.
ennuste
Toiminnallinen epävakaus voi säilyä sairastuneessa polvinivelessä optimaalisen hoidon jälkeenkin. Tämä epävakaus voi johtaa nivelrungon virheelliseen kuormitukseen ja aiheuttaa siten välillisiä vaurioita. Tyypillisiä seurauksia ovat sekundaariset rustovauriot, mediaalisen meniskin takaosan sarven rappeutuminen ja merkittävästi lisääntynyt polven nivelrikon (gonartroosin) riski .
Useat tutkimukset osoittavat, että jos etupuolen ristisolun repeämä on, polven nivelrikon kehittymisen todennäköisyys kasvaa merkittävästi. Noin 50-70% potilaista, joilla on ristisolun repeämä, osoittavat polven radiografisia muutoksia 15-20 vuoden kuluttua . Jos ristisolun repeytymiseen liittyy polven vammoja - kuten esimerkiksi meniskin repeämä - gonartroosin todennäköisyys kasvaa edelleen. Tänä aikana polven nivelrikko on saavuttanut Ahlbäckin asteen I: stä II: een ja sillä ei yleensä ole vielä kliinisiä oireita. Eteneminen on yleensä suhteellisen hidasta. Vanhemmissa tutkimuksissa oletetaan, että useimmissa tapauksissa gonartroosista tulee todennäköisesti kliinisesti merkityksellistä vasta 30 tai useamman vuoden kuluttua etureunan nivelsiteen repeämästä. Muut tutkimukset kertovat, että jo 10-20 vuotta ristiinnaulan repeämisen jälkeen polvinivelen toiminnalliset rajoitukset yhdessä kivun kanssa johtuvat polven niveltulehdusprosesseista. Ennuste on yleensä hyvin riippuvainen iästä, sukupuolesta, genetiikasta , ruumiinpainosta, lihasvoimasta, fyysisestä aktiivisuudesta ja mahdollisista uusituista polvivammoista. Amerikkalaisilla urheilijoilla on kyyneleet etuosan ristisivusta viisi kertaa niin usein kuin urheilijoilla, vaikka amerikkalaisiin urheilijoihin kuuluu amerikkalainen jalkapallo, joka ei ole täysin vaaraton polville. Ford KR, Myer GD & Hewett TE (2003) tutkivat siis lentopallopelaajien laskeutumiskäyttäytymistä hyppäämällä molemmille jaloille. He havaitsivat, että vahvojen ja heikkojen jalkojen erot voimassa olivat huomattavasti suuremmat naisilla kuin miehillä, että valgusasento on huomattavasti yleisempi naisten polvissa ja että valgusasennon ja jalkojen vahvuuserojen välillä on yhteys. Koska kirurgisesti hoidetut ristisolun kyyneleet aiheuttavat huomattavan uudelleenvammojen riskin, jos urheilua jatketaan, amerikkalaiset MV Paterno, LC Schmitt, KR Ford et ai. (2010) 56 urheilijaa (35 naista, 21 miestä) äkillisen suunnanmuutoksen omaavista urheilulajeista (jalkapallo ja amerikkalainen jalkapallo mukaan lukien ), jotka olivat onnistuneesti operoineet etummaista ristisivua, seurattiin systemaattisesti vuoden ajan sen selvittämiseksi, onko mitään erityispiirteitä, jotka voivat käytetään ennustamaan uusi ristisolun repeämä. Tänä aikana 13 kärsi uusista ristisolun vammoista. Tätä tarkoitusta varten kaikille 56 syvähypylle tehtiin kolmiulotteinen liikeanalyysi ja asennon vakaus mitattiin 4 videokameralla ja Kissler-voimalevyllä. Kinematiikka, kinetiikka ja asennon stabiilisuus määritettiin sen selvittämiseksi, onko vastaavien liikkeen / asennon poikkeavuuksien todettu olevan tilastollisesti merkittäviä uudelleen loukkaantuneilla. Tällä menetelmällä loukkaantumisen todennäköisyys voidaan ennustaa erittäin hyvin. Erityisparametreihin sisältyi valgusliikkeen kasvu, epäsymmetrian lisääntyminen sisäisten polvenpidennyslaitteiden liikkeessä kosketuksen alkaessa maahan ja asennon vakauden puute seisotessaan yhdellä jalalla haavoittuneella jalalla. Näistä mittauksista riippumatta kontralateraalinen lonkan kiertyminen laskeutumisvaiheen ensimmäisten 10%: n aikana mahdollisti myös (vaikkakin vähemmän) hyvän ennusteen etummaisen ristisivun uudelleenkohdistumisesta. Katalaanit Ferrer-Roca V., Balius Matas X., Domínguez-Castrillo O. ja muut. (2014) tutki 35 Barcelonan jalkapalloilijaa (ammattilaisia ja puoliammattilaisia) Espanjan 1. liigassa kahdella päivällä kesäloman jälkeisen valmisteluajan alussa videoanalyysillä ja 2 voimalaatalla liikkeissään mahdollisten sisäisten ominaisuuksien suhteen. riskitekijät. Kirjoittajat käyttivät Paterno et ai. (2010), koska he olettivat, että urheilijoilla, joille amerikkalaiset ennustivat uudelleenvahinkojen riskin, voi olla myös riski ensimmäisestä loukkaantumisesta. He tunnistivat samat ongelmat ja yrittivät laatia ohjeita siitä, milloin vastatoimenpiteet tulisi toteuttaa harjoituksissa: 14,3%: lla pelaajista valguspoikkeama oli polvessa ≥ 20 astetta laskeutuessaan matalahyppyyn. Kirjallisuudessa jopa ≥ 16 astetta pidetään ongelmallisena. 31,4% pelaajista oli jalkojen toiminnalliset (vahvuus) poikkeamat yli 15%. Koska tämä 15% on suurin, kun pelaaja voidaan integroida uudelleen joukkueen harjoitteluun loukkaantumisten jälkeen, tämä on myös hyödyllinen vertailuarvo, varsinkin kun ampumajalan ja vahvemman jalan välillä ei ollut tilastollista korrelaatiota. Vastatoimet tehtiin pelaajille, jotka osoittivat molemmat ristiriidat.
Ristisolun repeämien tapauksessa, joita ei hoideta kirurgisesti, polven nivelrikon riski 20 vuoden jälkeen on 60-100% useissa tutkimuksissa. Vertailun vuoksi potilailla, joilla on etummaisen ristisiteen rekonstruktio on 14-16 prosenttia riskin ja lisäksi nivelkierukan 37% riski gonarthrosis.
Pitkän aikavälin tutkimuksessa pienestä kohortista, jossa oli 19 huippu-urheilijaa, joilla oli käsittelemättömiä ristisolun repeämiä, kahdeksalla urheilijalla (= 42% ) oli polviproteesi 35 vuoden jälkeen .
VBG: n tapaturmavakuutuksen mukaan keskimääräinen seisokki Saksan koripallon, jääkiekon, jalkapallon ja käsipallon liigoissa oli noin kahdeksan ja puoli kuukautta. Etuosan ristisolun kyyneleet muodostivat 0,5 prosenttia kaikista vammoista, mutta jopa 20 prosenttia seisokkeista.
Urheilusta riippuen noin 60-80 prosenttia urheilijoista palaa edelliselle tasolleen ristisivun repeämisen jälkeen.
Ehkäisy
Ristisiteiden murtumalla on merkittäviä seurauksia asianomaiselle henkilölle. Tämäntyyppiset vammat ovat siis urheilijoiden pelätyimpiä. Ammattimaisille ja kilpaileville urheilijoille ristisolun repeämä tarkoittaa pitkää taukoa harjoittelusta ja kilpailuista huolimatta jatkuvasti parantavista hoitovaihtoehdoista. 1990-luvulle asti ristiinnaulan repeämä johti yleensä uran loppuun. Ammattilaisurheilijoille, samoin kuin heidän seuroilleen ja sponsoreilleen, tulos on edelleen huomattava tulonmenetys. Yleensä sen jälkeen, kun nivelsiteet on palautettu ja kilpailut aloitettu uudelleen, kestää vielä kuukausia, ennen kuin urheilija palauttaa alkuperäisen suorituskykynsä. Urheilun harrastaja- ja harrastusalalla yhteiskunnalle aiheutuu huomattavia kustannuksia menetettyjen työaikojen, hoito- ja kuntoutustoimenpiteiden vuoksi, joihin lisätään ennenaikaisen polven nivelrikon aiheuttamat pitkäaikaiset kustannukset. Urheilussa asianmukaisella fysioterapialla odotetaan keskimäärin yhdeksän kuukauden regenerointiaikoja.
Siksi ennaltaehkäisyllä eli ristiinnaulavammojen ehkäisyllä on yhä tärkeämpi rooli. Periaatteessa näyttää mahdolliselta, että tietyt harjoittelumenetelmät voivat vähentää ristisolun repeämisen todennäköisyyttä. Koska useita ristisolun nivelten repeämiä edistäviä patogeenimekanismeja ei ole riittävästi ymmärretty pitkään aikaan, on edelleen suurelta osin epäselvää, mitkä harjoitukset ovat ennalta ehkäiseviä tai edes miksi ne vähentävät loukkaantumisriskiä. Sillä välin monissa maissa tehdään näin ollen suuria tutkimuspyrkimyksiä, toisaalta selvittääkseen ristisolun repeämien riskitekijät ja patogeenimekanismit, ja toisaalta voidakseen torjua tämäntyyppistä vahinkoa asianmukaisin niistä johdetut toimenpiteet. Toistaiseksi menestyneimmät ovat olleet Paterno MV, Schmitt LC, Ford KR ja muut. (2010), jotka pystyivät ennustamaan ristisolun repeämien todennäköisyyden 94 prosentin todennäköisyydellä syvähyppyjen liikkumiskäyttäytymisestä. He osoittivat, että suuret erot jalkojen vahvuudessa ja polvinivelen valgusasennossa olivat suurimmat riskitekijät laskeutumisessa, mutta selän epävakaus voi myös vaikuttaa vaaraan. Koska yli 16%: n valguspoikkeamaa ja yli 15%: n vahvuuseroja pidetään ongelmallisina (eikä kuntoutusta tässä tapauksessa ole vielä saatu päätökseen), asianmukainen jalkojen voimaharjoittelu vaikuttaa tarkoituksenmukaiselta selän CORE-harjoittelun lisäksi.
Erikoisharjoitukset
Toistaiseksi ei ole olemassa standardoituja harjoituksia ristisolun repeämien estämiseksi ilman ulkoista häiriötä. Jotkut tutkimukset ovat osoittaneet, että monipuolisemmilla liikuntaohjelmilla on suurempi positiivinen vaikutus kuin yksittäisillä harjoituksilla. Alaraajojen pleometriset harjoitukset, venytysharjoitukset (venyttely) , rungon kohdennettu ohjaus, gestärken-havainto kehon liikkeestä (propriokeptio) ja parannettu päätöksenteko, ennaltaehkäisyllä vaikuttavat olevan myönteisiä vaikutuksia. Tämä vähentää voimia, kun urheilija laskeutuu hyppyn jälkeen, samoin kuin hetkiä, jotka vaikuttavat varus / valgus. Lisäksi lihakset aktivoituvat, jotka voivat osittain absorboida polveen vaikuttavia voimahetkiä.
Yli 1400 jalkapalloilijan tutkimuksessa positiivinen vaikutus johtui erityisestä lämmittelystä (lämmittelystä) . Verrattuna kontrolliryhmään, etureunan ristisolun repeämien määrä väheni kokonaisuudessaan kertoimella 1,7. Jos katsotaan vain ristisolun repeämiä ilman ulkoista vaikutusta, taajuus ryhmässä, jossa oli erityistä lämmittelyohjelmaa, oli vielä pienempi kertoimella 3,3. Lämmittelyharjoituksen painopiste on polvinivelen hermo-lihasvalvonnassa. Muissa tutkimuksissa elektromyografia on osoittanut, että hermo-lihasharjoituksilla on positiivisia vaikutuksia semitendinosus-lihakseen ennen urheilijan nousua ja laskeutumista.
Italiasta tehty tutkimus sai vastaavanlaiset myönteiset tulokset. 1990-luvun puolivälissä osallistui yhteensä 600 jalkapalloilijaa 40 puoliammattilais- ja amatöörijoukkueesta. Puolet joukkueista harjoitteli vielä 20 minuuttia päivittäin erityisen sensomotorisen harjoitusohjelman mukaisesti, joka sisälsi proprioseptiivisiä elementtejä. Harjoitukset suoritettiin esimerkiksi tasapainolevyllä . Etuosan ristisolun vammojen ilmaantuvuus havaittiin kolmen pelikauden aikana. Ristiin ligamenttivaurioiden ilmaantuvuus oli merkittävästi pienempi erityiskoulutusohjelman osallistujilla kuin kontrolliryhmässä. Jotkut kirjoittajat pitävät tätä tutkimusta todisteena koordinoivan koulutuksen ennaltaehkäisevästä vaikutuksesta. Yleisiä ennalta ehkäiseviä harjoittelun apuvälineitä ovat esimerkiksi "huojuntalaudat" ja "urheilutopit". Nämä antavat harjoittelijalle epävakaan pinnan, mikä tarkoittaa, että hänet pakotetaan jatkuvasti pitämään ruumiinsa tasapainossa.
Toinen Norjasta saatu näyttöön perustuva tutkimus , johon osallistui yli 1800 15–17-vuotiasta käsipallopelaajaa, osoittaa myös, että jäsennelty lämmitysohjelma hermo-lihaselementteillä voi vähentää ristisolun repeämien esiintymistä yli 50%. Muun muassa tässä käytettiin tasapainomattoja . Münsterin yliopiston vuonna 2005 julkaisemassa tutkimuksessa , johon osallistui yli 250 saksalaista käsipallopelaajaa, päädyttiin myös siihen tulokseen, että proprioseptiiviset ja hermo-lihasharjoitukset voivat vähentää merkittävästi ristisolun repeämien tiheyttä.
Useat urheilutieteilijät kannattavat, että tällaisista ennaltaehkäisevistä liikuntaelementeistä tulee olennainen osa urheiluharjoituksia, joissa ristisivusaavojen murtumia esiintyy enemmän.
Muut ehkäisevät toimenpiteet
Sääntömuutos Australian jalkapalloliigan kauden 2005 alussa tarkoitti, että takaosan ristisolun repeämien tiheyttä voidaan vähentää yli kahdesti. Sääntömuutoksena oli rajoittaa Ruckmanin lähestyminen törmäysneliöön .
Eläinlääketiede
Niistä kotieläimiä erityisesti on kotona koira usein vaikuttaa repeämistä anterior cruciate nivelside. Muilla, ei-traumaattisilla patogeenimekanismeilla on kuitenkin tärkeä rooli tässä. Ristisolun kyyneleet ovat harvinaisempia kotikissoilla .
Lääketieteellinen historia
Kosin Hippokrates kuvasi polven subluksoitumista , jonka hän johti polven nivelsideihin. Galenos kuvasi yksityiskohtaisesti nivelsiteiden merkitystä polven vakauttamiseksi ja normaaliksi liikkumiseksi kävellessä. Aikaisemmin ajateltiin, että ristisiteet ovat "hermorakenteet". Nimi genu cruciata , joka on edelleen voimassa tänään ja jota käytetään kuvaamaan rakenteita, jotka tukevat polvea , palaa myös Galenosiin .
Vaikka polven dislokaatiot ja niiden hoito on kuvattu yksityiskohtaisesti pitkälle 1800-luvulle saakka, polven nivelsiteiden toiminta aliarvioitiin sisäisesti täysin yhteisnimellä dérangement . Wittenberg veljekset Wilhelm Eduard ja Eduard Friedrich Weber kuvattu yksityiskohtaisesti työssään mekaniikan Human Walking Tools 1835 biomekaanisiin väliset suhteet komponenttien polven ja sen reuna. Tutkimuksessaan he tarkastelivat sääriluun epänormaalia liikettä polvessa ilman ristisivuja. He kuvasivat ensimmäiset poikkeavan kävelysekvenssin, joka johtui ristiinnauhan repeämästä.
Vuonna 1845 ranskalainen Amédée Bonnet kuvasi 1300-sivuisessa monografiassaan Traité des maladies des articulations (saksalainen otsikko vuodelta 1851: Nivelsairauksien hoidossa ) tutkimuksia kaatopaikoista. Muun muassa hän havaitsi, että useimmissa tapauksissa etureunan ristisolut repeytyvät reisiluunsa (reiteen) ja repeytymiseen liittyy murtumia. Valgus-taivutusstressi repäisi myös mediaalisen vakuussidoksen reisiluun kiinnityksessä. Bonnet tunnisti myös, että verinen nivelefuusio (hemartroosi) ja kipu ovat tärkeitä oireita etureunan ristisolun repeämästä. Hän näki kivun syyn nivelsiteiden hermojen venyttämisessä. Ilmaantuvuudesta hän kirjoitti, että "nivelsiteiden repeämät ovat paljon yleisempiä kuin yleensä oletetaan". Bonnet oli myös ensimmäinen mainita ilmiö subluksaatio ( "... des déplacements qui font croire à une luxation epätäydellinen"), joka tehtiin vasta uudelleen alussa 1970-luvulla RD Galwayn ja DL MacIntosh kuin pivot shift . Bonnet kirjoitti kirjassa Traité de thérapeutique des maladies articulaires , joka julkaistiin vuonna 1853, että sairastuneen polven liikuttaminen liian kauan vaikutti negatiivisesti parantumisprosessiin. Hän kehitti ensimmäiset laitteet aktiiviseen liikkumiseen immobilisaation rustovaurioita vastaan . Akuuttien loukkaantumisten hoidosta esittämissään huomautuksissa hän oli kaukana ajasta. Esimerkiksi Bonnet ehdotti kylmäpakkauksia loukkaantumisen alkuvaiheessa ja varhaisessa, kevyessä liikunnassa. Bonnet kuvaa samassa kirjassa kahden saranan ortoosia potilaille, joilla on etureunan ristisolun repeämä.
Brittiläinen J. Stark käsitteli etummaisen ristisivun vammoja ensimmäistä kertaa vuonna 1850 konservatiivisella tavalla kipsivalua käyttäen.
Ranskalainen kirurgi Poncet kuvasi vuonna 1875 rintakehän etuosassa olevan luiden avulsiota, jossa nivelsiteiden rakenteet ovat ehjät. Poncet ruumiinavauksen joku, joka oli tapettu lattiassa kolmannesta kerroksesta.
Englantilainen Arthur Mayo Robson (1853-1933) suoritti ristisolun ompeleen ensimmäisen kerran vuonna 1895 41-vuotiaalle Featherstone-kaivosmiehelle - Mayo Robson kutsui häntä "JB" -lehdeksi kahdeksan vuotta myöhemmin. Potilas oli loukkaantunut polvistaan onnettomuudessa hiilikaivoksessa 36 viikkoa aiemmin. 21. marraskuuta 1895 Mayo Robson avasi JB: n polven.Hän huomasi, että molemmat nivelsiteet olivat täysin repeytyneet ja kiinnittivät ne katgutilla . Hän ommeli etummaisen ristisivun nivelten sisäkalvoon ja kudokseen ulomman kondyylin sisäpuolella . Hän havaitsi takaosan ristisivun olevan liian lyhyt, joten jakoi sen riittävän pituiseksi. Sitten hän kiinnitti sen nivelkalvoon ja rustokudokseen sisäisen kondyylin ulkopinnalla. Sitten hän sulki haavan katgutilla ja pinnan silkkisuolella. Lähes kuusi vuotta myöhemmin, 24. lokakuuta 1901, Mayo Robsonin työntekijä vieraili potilaan luona, joka kuvasi leikkaamaansa jalkaa täydellisen vahvaksi ja pystyi harjoittamaan täysin vanhaa työpaikkaansa uudelleen. Hänellä oli vain kipuja, kun hän rasitti polviaan liikaa työskennellessään. Molempien polvien ympärysmitta oli identtinen. Muut julkaisut suosittelivat myös primaarisia ristisolun ompeleita akuutin repeämisen yhteydessä. Vuonna 1913 Berliinin lääkäri H. Goetjes julkaisi ensimmäiset kollektiiviset tilastotiedot 30 tapauksesta, joissa oli primaarisia ristiinnaulan ompeleita, mikä sai aikaan positiivisen tuloksen. Ensimmäinen kritiikki nauhojen ompelusta tuli vuonna 1916 brittiläiseltä armeijalta ortopedilta Robert Jonesilta . Jones piti nivelsiteiden ompelemista hyödyttömänä ja piti luonnollista arpia ainoana luotettavana korjauksena. Tästä kritiikistä huolimatta ensisijaisen ristiinnaulan ompeleen tulisi kestää vielä 60 vuotta, kuten lukuisat kirjoittajat ovat vahvistaneet ja suosittaneet.
Vuonna 1976 John A.Feagin ja Walton W.Curl julkaisivat tulokset viiden vuoden pitkäaikaisesta tutkimuksesta, jonka he tekivät sotilaille West Pointin sotilasakatemiassa . Kuusikymmentäneljällä kadetilla oli etureunan ristisolun ommel yliopiston aikana. Pitkän aikavälin tulokset olivat erittäin negatiiviset, joten seuraavalla jaksolla ristisolun primaarinen ompelu ilman augmentointia hylättiin yhä enemmän terapiana etuisen ristisivun rekonstruoinnin hyväksi. Myöhemmät tutkimukset vahvistivat tutkimuksen tulokset.
Australialainen kirurgi James Hogarth Pringle kuvasi ensin Glasgow'n kuninkaallisessa sairaalassa vuonna 1907 elävän ihmisen vähentämistä, jonka hän oli suorittanut vuonna 1903: ”Sitten nivel avattiin, siinä oleva veri ja neste pestiin pois ja se heti nähnyt, että sen luun lisäykseen edelleen kiinnittynyt etuosan ratkaiseva nivelside oli repeytynyt sääriluusta ja ottanut selkärangan mukanaan; pienellä vaivalla tämä ommeltiin ja haava suljettiin. "
Myös vuonna 1903 Münchenin Fritz Lange käytti silkkilankoja vahvistaakseen tai korvaamalla etuosan ristisivua. Sveitsiläinen Eugen Bircher teki ensimmäisen artroskopian Aarau Cantonalin sairaalassa vuonna 1921 .
Venäjän kirurgi Grekow teki todennäköisesti vuonna 1914 ihmisen etuosan ristisidoksen rekonstruoinnin. Erich Hessenin kuvauksen mukaan Grekow käytti vapaita nauhoja fascia lataista , sidekudoksesta, joka peitti reiden. Kolme vuotta myöhemmin brittikirurgi Ernest William Hey Groves (1872–1944) käytti iliotibiaalisen alueen varrella olevaa nauhaa ristiinnauhojen rekonstruointiin. Hän johti kaistale kahden pora kanavien joka ulottui epicondyle että intercondylic fossa ja sääriluu on intercondylic paremmuus . Tehdessään näin hän loi perustan nykyaikaiselle nivelsiteiden kirurgialle.
Ensimmäinen korvaaminen ristisiteen kanssa polvilumpion jänne siirteen suoritettiin 1935 Saksan A. Wittek, kun meren kirurgi zur Verth oli ehdottanut tämä on kongressissa Saksan Orthopaedic Society vuonna Mannheim kolme vuotta aikaisemmin .
Vuonna 1926 Edwards kuvasi, että rekonstruktio semitendinosus- ja gracilis- lihasten jänteillä oli mahdollista. Vuonna 1950 Lindemann suoritti ristisolun uudelleenrakentamisen näillä jänteillä ensimmäistä kertaa.
Vuonna 1963 Kenneth Jones käytti ensimmäisenä polvilumpion jänteen keskikolmanneksen distaalista jalkaista siirtoa. Hän valmisteli tämän yhdessä luulohkon kanssa koko pituudeltaan polvilumpusta. Hän veti siirteen distaalisesti ilman porakanavaa Hoffa-rasvatyynyn alle. Proksimaalisella puolella hän veti sen porakanavan läpi ristiinnaulan ontelon alueella. Ensimmäinen kuvaus BTB-elinsiirrosta tulee todennäköisesti saksalaiselta lääkäriltä Helmut Brückneriltä vuonna 1966. Jonesin ja Brücknerin työ muodostaa perustan tämän päivän ristisolusairauksien leikkaukselle. Siksi saksankielisessä maailmassa puhutaan usein Brückner- tai Brückner-Jones-veistoksesta.
jatkokäsittely
Lähdekirjat
- W. Petersen, T. Zantop: Anteriorinen ristiside: Operatiivisen terapian perusteet ja nykyinen käytäntö. Deutscher Ärzteverlag, 2009, ISBN 978-3-7691-0562-9 rajoitettu esikatselu Google- teoshaulla
- MJ Strobel, A.Weiler: Posteriorinen ristiside. Anatomia, diagnostiikka ja kirurgiset tekniikat. 1. painos. Endo Press, 2008, ISBN 978-3-89756-719-1 .
- NP Südkamp, A.Weiler: Ligamentoivat polvinivelvammat ja meniskivammat . Julkaisussa: W.Mutschler, NP Haas (toim.): Praxis der Unfallchirurgie. 2. painos. Thieme, 2007, ISBN 978-3-13-101151-0 , sivut 466-467.
- A. Hüter-Becker: Oppikirja fysioterapian uudesta ajattelumallista - Volume 1 -liikennejärjestelmä . 2. painos. Thieme Verlag, 2006, ISBN 3-13-130142-2 rajoitettu esikatselu Google- teoshaulla
- A. Wilcke: Etuosan ristisolun vaurio. Verlag Birkhäuser, 2004, ISBN 3-7985-1404-6 rajoitettu esikatselu Google- teoshaulla
- J. Jerosch, J. Heisel: Polvinivel - kuntoutus loukkaantumisten ja kirurgisten toimenpiteiden jälkeen. Pflaum Verlag, 2004, ISBN 3-7905-0911-6 .
- MJ Strobel: Niveltulehdus. 1. painos. Springer, 1998, ISBN 3-540-63571-8 rajoitettu esikatselu Google- teoshaulla
Arvosteluartikkeli (arvostelut)
- O. Gorschewsky: Etuosa ristiinnauha. (PDF)
- HJ Eichhorn, W.Birkner: Nykyiset suuntaukset etummaisen ristisivun rekonstruktioon. ( Memento 18. syyskuuta 2011 Internet-arkistossa ) (PDF; 1,3 Mt)
- P. Renström, J. Kelm: Etuosan ristisiteet - toiminta ja kuntoutus. (PDF). Julkaisussa: Saksalainen urheilulääketieteen lehti. 58, 2007, s. 392-394.
- MM Murray: Ensisijaisen ACL-korjauksen nykytila ja mahdollisuudet. Julkaisussa: Urheilulääketieteen klinikat. Osa 28, numero 1, tammikuu 2009, s.51-61 , doi: 10.1016 / j.csm.2008.08.005 . PMID 19064165 , PMC 2642924 (ilmainen kokoteksti) (arvostelu).
- Y. Shimokochi, SJ Shultz: Mekanismit kosketuksettomasta etuosan ristisolun vammasta. Julkaisussa: Journal of athletic training. Osa 43, numero 4, heinä-elokuu 2008, s.396-408, doi: 10.4085 / 1062-6050-43.4.396 . PMID 18668173 , PMC 2474820 (ilmainen kokoteksti) (arvostelu).
- TE Hewett et ai.: Dynaaminen hermo-lihasanalyysikoulutus naispuolisten urheilijoiden etummaisten ristisolun vammojen estämiseksi. Julkaisussa: Instr Course Lect. 56, 2007, s. 397-406. PMID 17472323
- CD Harner ym.: Etu- ja takaosan ristisolun rekonstruktio uudella vuosituhannella: globaali näkökulma. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 9, 2001, sivut 330-336. PMID 11734868
nettilinkit
- Ohjearvo etuosan ristisolun repeämä . Julkaisussa: AWMF online
- Yleiskatsaus: etureunan ristisolun repeämä. Lääketieteellinen aikakauslehti
- Diaesitys ristisolun rekonstruktiosta ( Memento 6. toukokuuta 2015 Internet-arkistossa )
Yksittäiset todisteet
- ^ A b c d e W. Petersen, T. Zantop: Anteriorinen ristiside: Operatiivisen terapian perusteet ja nykyinen käytäntö. Verlag Deutscher Ärzteverlag, 2009, ISBN 978-3-7691-0562-9 . ( rajoitettu esikatselu Google-teoshaulla)
- ^ JC Hughston et ai.: Polven nivelsiteiden epästabiilisuuden luokittelu. Osa I. Mediaaliosasto ja ristiinnauhat. Julkaisussa: J Bone Joint Surg Am . 58, 1976, s. 159-172. PMID 1254619
- ↑ medrapid.info: polven nivelten anteromediaalinen rotaatio- epävakaus . ( Memento 30. toukokuuta 2009 Internet-arkistossa ) Haettu 30. maaliskuuta 2010.
- ↑ medrapid.info: polven nivelen anterolateraalinen rotaatio- epävakaus . ( Memento 30. toukokuuta 2009 Internet-arkistossa ) Haettu 30. maaliskuuta 2010.
- ↑ medrapid.info: polven nivelen posterolateraalinen rotaatio- epävakaus . ( Memento 31. toukokuuta 2009 Internet-arkistossa ) Haettu 30. maaliskuuta 2010.
- ↑ GL Lucas et al .: Biomekaniikan aluke. Verlag Springer, 1999, ISBN 0-387-98456-9 .
- B a b E.Luciani: In vitro -tutkimus vetolujuuksista etummaisessa ristisivussa ja etuisessa ristisivussa (ligamentum patellae ja semitendinosus-muovi). Väitöskirja. LMU München, 2003.
- ↑ CF Ettlinger ym.: Menetelmä alppihiihdon aiheuttamien vakavien polven nyrjähdysten riskin vähentämiseksi. Julkaisussa: Am J Sports Med. 23, 1995, s.531-537. PMID 8526266
- ↑ a b c C.J. Wirth muun muassa: Ortopedia ja ortopedinen kirurgia. Polvi. Georg Thieme Verlag, 2005, ISBN 3-13-126231-1 , s. 153f. ( rajoitettu esikatselu Google-teoshaulla)
- Ink a b c C.Fink et ai .: Nivelrikon kehittyminen eturistisiteetin repeämisen jälkeen. Julkaisussa: Traumakirurgi. 97, 1994, s. 357-361. PMID 7939737
- B a b P.Hochstein ym.: Takaosan ristisivun vammojen diagnoosi ja esiintyvyys. Julkaisussa: Traumakirurgi. 102, 1999, s. 753-762. doi: 10.1007 / s001130050477 . PMID 10525618 .
- ↑ H. Monma, T. Sugita: Onko mekanismi traumaattinen taka hajoamiseen lonkan jarrupolkimen vammoja sijaan kojelauta vamma? Julkaisussa: Vahinko. 32, 2002, s.221--222. PMID 11240298
- ↑ AT Janousek sisältää: Polven nivelen takaosan ristisolun vammoja. Julkaisussa: Sports Med. 28, 1999, s.429-441. PMID 10623985 (tarkistus)
- ↑ C. Haasper ym .: Polven vammat hillittyä autoilijat Saksan liikenneonnettomuudet. Julkaisussa: J trauma. 65, 2008, s. 136-141. PMID 18580510
- B a b c S.Bollen: Polvivammojen epidemiologia: diagnoosi ja triage. Julkaisussa: Br J Sports Med. 34, 2000, s.227-228. doi: 10.1136 / bjsm.34.3.227-a . PMID 10854030 .
- ↑ a b c d Zürichin kantonin terveysosasto: Etuosan ristisidoksen repeämä: kirurginen tai konservatiivinen hoito? (PDF) Raportti 30. kesäkuuta 2009.
- ↑ JM Hootman et ai.: 15 urheilulajin kollegiaalisten vammojen epidemiologia: yhteenveto ja suositukset vammojen ehkäisyaloitteille. Julkaisussa: J Athl Train. 42, 2007, s. 311-319. PMID 17710181 (Arvostelu)
- G D. Gehring: Polven yhteinen hallinta dynaamisten liikkeiden aikana - sukupuolen, väsymyksen ja varusteiden vaikutus (PDF; 3,1 Mt) Väitöskirja, Albert-Ludwigs-Universität Freiburg i. Br., 2009.
- ↑ JP Nicholl ym.: Urheilun ja liikunnan vammat. Sports Council Publishing, 1991, ISBN 1-872158-71-4 .
- B a b A.Wilcke: Etuosan ristisolun vaurio. Verlag Birkhäuser, 2004, ISBN 3-7985-1404-6 , s. 37. Rajoitettu esikatselu Google- teoshaulla .
- B a b c Markus Sutera: heikko kohta . Julkaisussa: Der Spiegel . Ei. 44 , 2019, s. 131 ( verkossa - 26. lokakuuta 2019 ).
- ↑ K. Myasaka et ai: n ilmaantuvuus polven ligamenttivammojen väestössä. Julkaisussa: Am J Knee Surg. 4, 1991, s. 3-8.
- ↑ S. Rupp, D. Kohn: Etuosan ristisiteet ovat kiinnostuksen kohteena. Julkaisussa: Ortopedisti. 31, 2002, s. 701. doi: 10.1007 / s001320200000 . PMID 12426747 .
- B a b L.Y. Griffin et ai. Ei-kosketuksessa olevat etummaiset ristisolun vammat: riskitekijät ja ehkäisystrategiat. Julkaisussa: J Am Acad Orthop Surg. 8, 2000, s. 141-150. PMID 10874221 (Arvostelu)
- B a b L.J.Huston et ai .: Naisurheilijan anterioriset ristisivusiteet. Mahdolliset riskitekijät. Julkaisussa: Clin Orthop Relat Res 372, 2000, s. 50-63. PMID 10738414 (Arvostelu)
- ↑ Liittovaltion tilastotoimisto, Bonnin sivuliike, sairauskustannusten laskenta : sairauskulut vuodelta 2002 diagnoosille M23 (polvinivelen sisäiset vauriot) sairaalassa sukupuolen ja iän mukaan.
- ↑ b c M. B. Gothner: vaikutus murtuman etummaisen ristisiteen on RhCI. Väitöskirja. Ulmin yliopisto, 2006.
- ^ B. Wagner: Ristisolun repeämä: Ravistavissa polvissa. Julkaisussa: Tähti. 13. huhtikuuta 2006.
- ^ E. Arendt, R. Dick: Polvivammamallit miesten ja naisten keskuudessa kollegiaalisessa koripallossa ja jalkapallossa: NCAA-tiedot ja kirjallisuuskatsaus. Julkaisussa: Am J Sports Med. 23, 1995, s. 694-701. PMID 8600737 (tarkistus)
- ↑ JW Powell, KD Barber-Foss: Sukupuoleen liittyvät vammamallit valituissa lukiolajeissa. Julkaisussa: Am J Sports Med. 28, 2000, s. 385-391. PMID 10843133
- B a b C.Becker: Biomekaaniset tutkimukset erilaisista kiinnitysmenetelmistä sääriluun uudelleen lisäämiseen luiden avulsioihin etuosan ristisivuun. Väitöskirja. Westphalian Wilhelms University of Münster, 2005.
- ↑ TE Hewett et ai.: Kuukautiskierron vaikutukset ristisivun etuosan vammojen riskiin: järjestelmällinen katsaus. Julkaisussa: Am J Sports Med. 35, 2007, s. 659-668. PMID 17293469 (Arvostelu)
- ↑ SD Barber-Westin et ai.: Naisurheilijan kosketuksettomien etuosan ristisolun vammojen riskin vähentäminen Julkaisussa: Phys Sportsmed. 37, 2009, s.49-61. PMID 20048528 (tarkistus)
- ↑ TE Hewitt: taipumus ACL-vammoihin naisurheilijoilla verrattuna miesurheilijoihin. ( Sivu ei ole enää saatavana , etsi verkkoarkistoista ) Info: Linkki merkittiin automaattisesti vialliseksi. Tarkista linkki ohjeiden mukaisesti ja poista tämä ilmoitus. Julkaisussa: Ortopedia. 31, 2008, s. 26-28. PMID 18269164
- B a b R.A. Magnussen et ai .: Kulttuurien välinen vertailu potilaista, joille tehdään ACL-rekonstruktio Yhdysvalloissa ja Norjassa. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 18, 2010, s. 98-105. PMID 19784630
- B a b S.Kesting: Patellar-jänne vs. semitendinosus / gracilis-jänne korvaamaan etuseinän ristisivun rekonstruktiota - satunnaistetun potilasryhmän 5 vuoden tulokset - kliininen tutkimus. Väitöskirja, Münsterin yliopistosairaala, 2008.
- B a b A.Wilcke: Etuosan ristisolun vaurio. Verlag Birkhäuser, 2004, ISBN 3-7985-1404-6 , s. 38. Rajoitettu esikatselu Google- teoshaulla .
- ^ MH Lam, DT Fong, PS Yung, EP Ho, WY Chan, KM Chan: Polven stabiilisuusarviointi ristinivelten etuosassa: kliiniset ja biomekaaniset lähestymistavat. Julkaisussa: Urheilulääketiede, artroskopia, kuntoutus, terapia ja tekniikka: SMARTT. Osa 1, numero 1, 2009, s.20 , doi: 10.1186 / 1758-2555-1-20 . PMID 19712449 , PMC 2744659 (ilmainen kokoteksti).
- Hug G.Hughes, J.Watkins: Riskitekijämalli etummaisten ristisolun vammojen varalta. Julkaisussa: Sports Med.36, 2006, s.411-428. PMID 16646629 (Arvostelu)
- B a b E.Alentorn-Geli et ai: Kosketuksettomien etupuolisten ristisolun vammojen ehkäisy jalkapalloilijoissa. Osa 1: Vahinkomekanismit ja taustalla olevat riskitekijät. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 17, 2009, s. 705-729. PMID 19452139 (tarkistus)
- ↑ M. Waldén, M. Hägglund, J. Ekstrand: Uuden polvivamman suuri riski eliittijalkapalloilijoilla, joilla on aikaisempi etuosan ristisolun vamma. Julkaisussa: British journal of sports medicine. Nide 40, numero 2, helmikuu 2006, s.158-162 , doi: 10.1136 / bjsm.2005.021055 . PMID 16432004 , PMC 2492018 (ilmainen kokoteksti).
- ↑ b c P. Swärd et ai.: Riskitekijät vastakkai- polven eturistisiteen vamma. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 18, 2010, s.277-291. PMID 20062970 (tarkistus)
- ^ O. Faude ym.: Naisjalkapalloilijoiden vammat: prospektiivinen tutkimus Saksan kansallisliigassa. Julkaisussa: Am J Sports Med. 33, 2005, s. 1694-1700. PMID 16093546
- B a b J. Orchard et ai.: Sisäiset ja ulkoiset riskitekijät eturistisoljun vammoille Australian jalkapalloilijoilla. Julkaisussa: Am J Sports Med. 29, 2001, s. 196-200. PMID 11292045 .
- ^ N. Pujol et ai.: Etuosan ristisolun vammojen esiintyvyys kilpailevien alppihiihtäjien keskuudessa: 25 vuoden tutkimus. Julkaisussa: Am J Sports Med.35 , 2007, s.1070-1074. PMID 17468379
- B a b L.Lohi et ai.: Siirteen repeämän ja kontralateraalisen repeämän esiintyvyys ja riskitekijät etummaisten ristisolun rekonstruktioiden jälkeen. Julkaisussa: Arthroscopy . 21, 2005, s. 948-957. PMID 16084292
- ^ O. Faude, A. Junge, W. Kindermann, J. Dvorak: Vahingon riskitekijät eliitti naisjalkapalloilijoissa. Julkaisussa: British journal of sports medicine. Osa 40, numero 9, syyskuu 2006, s. 785-790, doi: 10.1136 / bjsm.2006.027540 . PMID 16825269 , PMC 2564395 (ilmainen kokoteksti).
- ↑ AM Chaudhari et ai.: Etuosan ristisolun vammoja loukkaantuneilla koehenkilöillä on pienempi etupuolen ristisiteet kuin yhteensopivilla kontrollilla: magneettikuvaustutkimus. Julkaisussa: Am J Sports Med. 37, 2009, s. 1282-1287. PMID 19307330
- ↑ EJ Comerford et ai .: Reisiluun reisien väliset kondyliaalisen loven mitat ja niiden suhde koiran etupuolen ristisolun koostumukseen ja aineenvaihduntaan. Julkaisussa: Nivelrikon rusto. 14, 2006, s.273-278. PMID 16242971 .
- ^ KD Shelbourne et ai: reisiluun intercondylar-loven leveyden ja etureunan ristisolun repeämien esiintyvyyden suhde. Tulevaisuuden tutkimus. Julkaisussa: Am J Sports Med. 26, 1998, s. 402-408. PMID 9617403
- ↑ H.Lund-Hanssen et ai .: Kondyloarisen loven leveys ja etummaisten ristisolun repeämien riski. Tapaustarkastustutkimus 46 naispuolisella käsipallopelaajalla. Julkaisussa: Acta Orthop Scand. 65, 1994, s. 529 - 532. PMID 7801756 .
- ↑ JM Uhorchak et ai .: Riskitekijät, jotka liittyvät etummaisen ristisivun kosketuksettomaan loukkaantumiseen: mahdollinen nelivuotinen arvio 859 West Pointin kadettista. Julkaisussa: Am J Sports Med. 31, 2003, s.831-842. PMID 14623646
- ↑ TO Souryal, TR Freeman: Intercondylar-loven koko ja eturistisoljun vammat urheilijoilla. Tulevaisuuden tutkimus. Julkaisussa: Am J Sports Med. 21, 1993, s. 535-539. PMID 8368414
- ↑ KD Shelbourne et ai .: Radiografiset ja intraoperatiiviset interondylaarisen loven leveyden mittaukset miehillä ja naisilla, joilla on yksipuoliset ja kahdenväliset etureunan ristisolun repeämät. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 5, 1997, s. 229 - 233. PMID 9430572
- L S. Lombardo et ai.: Intercondylar loven ahtauma ei ole riskitekijä ammattilaiskoripallopelaajien etureunan ristisolun repeämissä: 11 vuoden prospektiivinen tutkimus. Julkaisussa: Am J Sports Med.33, 2005, s.29-34. PMID 15610996
- ↑ MS Schickendantz, GG Weiker: Röntgenkuvien ennustearvo arvioitaessa yksipuolisia ja kahdenvälisiä anteriorisia ristisolun vammoja. Julkaisussa: Am J Sports Med. 21, 1993, s. 110-113. PMID 8427350
- ^ TJ Davis et ai.: Reisiluun interkondyylisen loven leveyden korrelaatio etu- ja takaosan ristisidosten leveyden kanssa. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 7, 1999, s. 209 - 214. PMID 10462209 .
- Dien M. Dienst et ai: Interondyylisten lovien poikkileikkausten korrelaatio ACL-kokoon: korkean resoluution MR-tomografinen in vivo -analyysi. Julkaisussa: Arch Orthop Trauma Surg. 127, 2007, s. 253-260. PMID 16807752
- ↑ T. Friden et ai.: Näytä polven asento- ja suhteessa ääripäähän toiminnon jälkeen etummaisen ristisiteen repeämä. Julkaisussa: J Orthop Sports Phys Ther. 31, 2001, sivut 567-576. PMID 11665744 (Arvostelu)
- ^ AC Thomas, RM Palmieri-Smith, SG McLean: Eristetty lonkan ja nilkan väsymys ovat epätodennäköisiä riskitekijöitä etureunan ristisolun vammalle. Julkaisussa: Scand J Med Sci Sports. [sähköinen julkaisu ennen painamista], 2010. PMID 20136750 .
- ↑ SG McLean, JE Samorezov: väsymyksen aiheuttama ACL-loukkaantumisriski johtuu keskushallinnon heikkenemisestä. Julkaisussa: Med Sci Sports Exerc. 41, 2009, s. 1661-1672. PMID 19568192
- ↑ CB Swanik et ai: Neurokognitiivisen toiminnan ja kosketuksettomien etuisten ristisolun vammojen suhde. Julkaisussa: Am J Sports Med. 35, 2007, s. 943-948. PMID 17369562
- ↑ Julian Mehl, Theresa Diermeier, Elmar Herbst, Andreas B.Imhoff, Thomas Stoffels: näyttöön perustuvat käsitteet polvi- ja ACL-vammojen ehkäisemiseksi. Saksan polviyhdistyksen (DKG) nivelsiteiden komitean vuoden 2017 ohjeet . Julkaisussa: Ortopedisen ja traumakirurgian arkistot . nauha 138 , ei. 1. tammikuuta 2018, ISSN 0936-8051 , s. 51-61 , doi : 10.1007 / s00402-017-2809-5 ( springer.com [käytetty 6. toukokuuta 2020]).
- ↑ AV Dowling et ai .: Kengän pinnan kitka vaikuttaa liikkumisstrategioihin sivuttaisleikkaustehtävän aikana: vaikutukset ristisolun etusivuvaurion riskiin. Julkaisussa: Am J Sports Med.38, 2010, s.478-485. PMID 9338947
- ^ G. Mykleust et ai.: Ristiin ligamenttivaurioiden rekisteröinti Norjan huipputason joukkueen käsipallossa. Tulevaisuuden tutkimus, joka kattaa kaksi vuodenaikaa. Julkaisussa: Scand J Med Sci Sports. 7, 1997, s. 289 - 292. PMID 9338947
- ^ JW Orchard, JW Powell: Polven ja nilkan nyrjähdysten riski erilaisissa sääolosuhteissa amerikkalaisessa jalkapallossa. Julkaisussa: Med Sci Sports Exerc. 35, 2003, s. 1118-1123. PMID 12840631
- ^ J. Orchard ym.: Sateet, haihtuminen ja kosketuksettomien risti- ja nivelsiteiden loukkaantumisen riski Australian jalkapalloliigassa. Julkaisussa: Med J Aust. 170, 1999, sivut 304-306. PMID 10327970
- ↑ JW Orchard, I. Chivers, D. Aldous, K. Bennell, H. Seward: Ruisruohoon liittyy vähemmän kosketuksettomia etureunan ristisolun vammoja kuin bermudan ruohoa. Julkaisussa: British journal of sports medicine. Osa 39, numero 10, lokakuu 2005, s. 704-709, doi: 10.1136 / bjsm.2004.017756 . PMID 16183765 , PMC 1725044 (ilmainen kokoteksti).
- ↑ J.Löhnert, J.Raunest: Polvinivelen artroskooppinen leikkaus. Tieteellinen kustantamo Regensberg & Biermann, 1985, ISBN 3-924469-10-5 .
- ^ A. Wilcke: Etuosan ristisolun vaurio. Verlag Birkhäuser, 2004, ISBN 3-7985-1404-6 , s. 75. Rajoitettu esikatselu Google- teoshaulla .
- ↑ P. SEGOND: Tutkimus cliniques et expérimentales sur les épanchements sanguins du Genou par entorse. Julkaisussa: Prog Med. 16, 1879, s. 297-299, 320-321, 340-341, 379-381, 400-401, 419-421.
- ^ F. Adam: polvi. Julkaisussa: D.Kohn (Toim.): Ortopedia ja ortopedinen kirurgia. Georg Thieme Verlag, 2005, ISBN 3-13-126231-1 , s. 62. ( rajoitettu esikatselu Google- teoshaulla )
- ↑ b C. Elliger-Wimberin: Tavoite tulokset korvaaminen etummaisen ristisiteen kanssa polvilumpion jänteen tai puolijänteiseen-gracilis jänne. Väitöskirja. Westphalian Wilhelms University Münsterissä, 2003.
- ^ KD Shelbourne, T. Gray: Etuosan ristisolun rekonstruktio autogeenisellä polvilumpion jänteensiirrolla, jota seuraa nopeutettu kuntoutus. Kahden tai yhdeksän vuoden seuranta. Julkaisussa: Am J Sports Med. 25, 1997, s. 786-795. PMID 9397266
- ↑ P. Aglietti et ai .: Arthroscopic osittain nivelkierukan anterior cruciate puutteellinen polvi. Julkaisussa: Am J Sports Med. 16, 1988, s. 597-602. PMID 3071151 (Arvostelu)
- ^ VJ Cooley et ai.: Nelinkertaistettu semitendinosuksen anteriorinen ristisolun rekonstruktio: 5 vuoden tulokset potilailla, joilla ei ole meniskin menetystä. Julkaisussa: Arthroscopy. 17, 2001, s. 795-800. PMID 11600975
- ^ F. Escalas et ai.: T-Fix -ankkurin ompeleet artroskooppiseen meniskin korjaamiseen. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 5, 1997, s. 72-76. PMID 9228311 .
- ^ WD Cannon, JM Vittori: Paranemisen ilmaantuvuus artroskooppisessa meniskin korjauksessa etupuolella olevilla ristisolun rekonstruoiduilla polvilla vs. vakaat polvet. Julkaisussa: Am J Sports Med. 20, 1992, s. 176-181. PMID 1558246
- ^ FR Noyes, SD Barber-Westin: Meniskuskyynteiden artroskooppinen korjaus, joka ulottuu avaskulaariseen vyöhykkeeseen joko ilman etureunan ristisolun rekonstruktiota 40-vuotiailla ja sitä vanhemmilla potilailla. Julkaisussa: Arthroscopy. 16, 2000, s. 822-829. PMID 11078538
- ↑ Steven Claes Stijn Bartholomeeusen, Johan Bellemans: korkea esiintyvyys anterolateraaliselle nivelside poikkeavuuksia magneettikuvia etuosan ristisiteen loukkaantunut polvet. Julkaisussa: Acta Orthopædica Belgica. 2014, osa 80, numero 1, maaliskuu 2014, s.45–49.
- ^ RH Brophy ym.: Etuosan ristisolun rekonstruktio ja samanaikainen nivelrustovaurio: ilmaantuvuus ja hoito. Julkaisussa: Arthroscopy. 26, 2010, s.112-120. PMID 20117635
- ↑ N. Hartnett, RJ Tregonning: Viivästyminen urheilun etummaisten ristisolun vammojen diagnosoinnissa. Julkaisussa: NZ Med J. 114, 2001, s. 11-13. PMID 11243663
- ^ A b S.R.Bollen, BW Scott: Etuosan ristisolun repeämä: hiljainen epidemia? Julkaisussa: Vahinko. 27, 1996, s. 407-409. PMID 8881137 .
- ^ FR Noyes et ai.: Polven nyrjähdykset ja akuutti polven hemartroosi: väärä diagnoosi etureunan ristisolun kyyneleistä. Julkaisussa: Phys Ther. 60, 1980, s. 1596-1601. PMID 7454786
- ^ KD Shelbourne, DA Foulk: Etuosan ristisolun vammojen hoito. Ortopedisen urheilulääketieteen periaatteet ja käytäntö. WE Garrett et ai. (Toimittajat), Lippincott Williams & Wilkins, Philadelphia, 2000, ISBN 0-7817-2578-X , s. 743-761.
- ↑ SJ Kim, HK Kim: Etuosan laatikkotestin, kääntötestin ja Lachman-testin luotettavuus. Julkaisussa: Clin Orthop Relat Res. 317, 1995, s. 237-242. PMID
- ↑ DP König et ai .: Polven etupuolen epävakauden diagnoosi. Vertailu Lachman-testin, KT-1000 -artrometrin ja ultraääni-Lachman-testin välillä. Julkaisussa: traumakirurgi. 101, 1998, s. 209 - 213. PMID 9577218
- ↑ W.Schwarz ym.: Polvinivelen manuaalinen ultraääni. Yleinen käytäntö menetelmä etureunan nivelsiteen uuden repeämän diagnosoimiseksi. Julkaisussa: traumakirurgi. 100, 1997, sivut 280 - 285. PMID 9229778
- ↑ KJ O'Shea et ai .: Historiallisen, fyysisen tutkimuksen ja röntgenkuvien diagnostinen tarkkuus traumaattisten polven häiriöiden arvioinnissa. Julkaisussa: Am J Sports Med. 24, 1996, s. 164-167. PMID 8775114
- ↑ HJ Gelb et ai .: Polven häiriöiden magneettikuvaus: kliininen arvo ja kustannustehokkuus urheilulääketieteen käytännössä. Julkaisussa: Am J Sports Med. 24, 1996, s. 99-103. PMID 8638763
- ^ F. Rayan: Kliininen, magneettikuvaus ja artroskooppinen korrelaatio meniskaalisten ja etupuolisten ristisolun vammojen yhteydessä. Julkaisussa: Int Orthop. 33, 2009, s. 129-132. PMID 18297284
- ^ Y. Kocabey et ai.: Kliinisen tutkimuksen arvo verrattuna magneettikuvantamiseen diagnosoitaessa meniskin kyyneleitä ja etureunan ristisolun repeämiä. Julkaisussa: Arthroscopy. 10, 2004, s. 696-700. PMID 15346110
- ↑ S. Thomas ym.: Arvo magneettikuvaus meidän nykyinen johto ACL ja nivelkierukan vammat. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 15, 2007, s. 533 - 536. PMID 17225179
- ^ A b R.Crawford et ai.: Magneettikuvaus versus artroskopia polven patologian diagnosoinnissa, keskittyen meniskaalisiin vaurioihin ja ACL-kyyneleisiin: järjestelmällinen katsaus. Julkaisussa: Br Med Bull.84 , 2007, s.5--23. PMID 17785279 (Arvostelu)
- ↑ N. Glynn et ai.: Trendit hyödyntämisessä: onko raajan MR-kuvantaminen korvannut diagnostisen artroskopian? Julkaisussa: Skelet Radiol. 33, 2004, s. 272-276. doi: 10.1007 / s00256-004-0750-5 .
- ↑ K. Wörtler: MRI polvinivelen. Julkaisussa: Radiologi. 47, 2007, s. 1131-1143. doi: 10.1007 / s00117-007-1581-x . PMID 17992501 .
- ^ A b G.S.Perrone, BL Proffen et ai .: Penkki- vuode: Siltaparannettu anteriorinen ristikkäissidoksen korjaus. Julkaisussa: J Orthop Res. 13. kesäkuuta 2017. PMID 28608618 , doi: 10.1002 / jor.23632 .
- B a b D.T.Nguyen, TH Ramwadhdoebe et ai .: Ihmisen etupuolen ristisivun sisäinen parantumisvaste: histologinen tutkimus kiinnittyneistä ACL-jäännöksistä. Julkaisussa: J Orthop Res. 32 (2), helmikuu 2014, s.296-301. PMID 24600702 .
- ↑ M. Costa-Paz, MA Ayerza et ai .: Spontaani paraneminen täydellisissä ACL-repeämissä: kliininen ja MRI-tutkimus. Julkaisussa: Clin Orthop Relat Res.470 (4), huhtikuuta 2012, s.979-985. PMID 21643922 , doi: 10.1007 / s11999-011-1933-8 .
- F E. Fujimoto, Y. Sumen et ai.: ACL-akuuttien vatsavaivojen spontaani paraneminen - konservatiivinen hoito käyttämällä pehmustettua pidennystukea ilman etutukea. Julkaisussa: Arch Orthop Trauma Surg. 122 (4), toukokuu 2002, s.221--216. PMID 12029510 , doi: 10.1007 / s00402-001-0387-y .
- ^ FH Fu, S.Cohen: Nykyiset käsitteet ACL-jälleenrakennuksessa. 1. painos. Slack Incorporated, 03/2008, s.107, online- ISBN 978-1-55642-813-5 .
- ↑ b Wolf Petersen, Thore Zantop: Anteriorinen ristisiteen: perusteet ja nykyinen käytäntö operatiivisen hoidon; 29 pöydällä . Deutscher Ärzteverlag, Köln 2009, ISBN 978-3-7691-0562-9 , s. 41 (250 s., Rajoitettu esikatselu Google-teoshaulla).
- ↑ GA Murell et ai.: Aikavaiheen vaikutukset eturauhasen nivelsiteiden vaurion jälkeen korrelaatiossa meniskaalisen ja rustohäviön kanssa. Julkaisussa: Am J Sports Med. 29, 2001, s.9--14. PMID 11206263
- ^ H. Ross et ai .: Polven nivelrikko eturistisolun ja meniskin loukkaantumisen jälkeen: ajan ja iän vaikutus. Julkaisussa: Nivelrikko Cartil. 3, 1995, s. 261 - 267. PMID 8689461
- F C.Fink et ai .: Pitkän aikavälin tulokset konservatiivisen tai kirurgisen hoidon jälkeen eturauhasen nivelsiteen repeämästä. Julkaisussa: Traumakirurgi. 99, 1996, s. 964-969. doi: 10.1007 / s001130050081 .
- ^ A b P.P.Casteleyn, F.Handelberg: Etuoperaation hallinta etupuolella olevissa ristisolun vammoissa väestössä. ( Memento of alkuperäisen 9. tammikuuta 2009 Internet Archive ) Info: arkisto yhteys oli lisätään automaattisesti, ei ole vielä tarkastettu. Tarkista alkuperäinen ja arkistolinkki ohjeiden mukaisesti ja poista sitten tämä ilmoitus. Julkaisussa: Bone It Surg. 78, 1996, s. 446-451. PMID 8636184
- ^ A b c C.B.Frank ja DW Jackson: Tiede etuosan ristisivun rekonstruoinnista. Julkaisussa: J Bone Joint Surg Am. 79, 1997, s. 1556-1576. PMID 9378743 (Arvostelu)
- ^ R.Johnson et ai .: Etuosan ristiinnaulan vammojen hoito. Julkaisussa: J Bone Joint Surg. 74, 1992, s. 140-151. PMID 1734005 (tarkistus)
- ↑ F. Noyes et ai.: Etuosan ristisolun puutteellisen polven vaihteleva toimintahäiriö. Julkaisussa: Orthop Clin N Am. 16, 1985, sivut 47-67. PMID 3881716 (Arvostelu)
- ↑ C. Andersson et ai .: Knee toiminto sen jälkeen, kun kirurginen ja nonsurgical akuutin repeämä anterior ristisiteen: satunnaistettu tutkimus, jossa pitkän aikavälin seuranta-ajan. Julkaisussa: Clin Orthop. 264, 1991, sivut 255-263. PMID 1997243
- ^ W. Clancy et ai .: Etuosan ristisolun akuutit kyyneleet. Kirurginen vs. konservatiivinen hoito. Julkaisussa: J Bone Joint Surg. 70, 1988, sivut 1483-1488. PMID 3198673
- ↑ P.Neyret et ai .: Osittainen meniskektomia ja etupuolen ristisolun repeämä jalkapalloilijoissa. Tutkimus, jonka seuranta on vähintään 20 vuotta. Julkaisussa: Am J Sports Med. 21, 1993, s. 455-460. PMID 8346763
- ^ H. Roos et ai.: Jalkapallo ristinivelen etuosan vamman jälkeen - yhteensopimaton yhdistelmä? Kansallinen tutkimus ilmaantuvuudesta ja riskitekijöistä ja 310 pelaajan seitsemän vuoden seuranta. Julkaisussa: Acta Orthop Scand. 66, 1995, sivut 107-112. PMID 7740937
- ↑ L.Rosenberg, M.Sherman: Meniskaalinen vamma etupuolella olevasta ristiinpuutteellisesta polvesta. Rationaalinen kliininen päätöksenteko. Julkaisussa: Sports Med. 13, 1992, s. 423-432. PMID 1615259
- ↑ M. Herbort, C. Fink: Riss anterior ristisiteen. Biomekaaniset vaikutukset polvinivelelle. Julkaisussa: Arthroscopy (2015) 28: 18 link.springer.com doi: 10.1007 / s00142-014-0833-9 .
- ↑ JP Zlotnicki, JH Naendrup et ai .: Polven epävakauden biomekaaniset perusperiaatteet. Curr Rev Musculoskelet Med.9 (2), kesäkuu 2016, s.114-22. PMID 27007474 , doi: 10.1007 / s12178-016-9329-8 .
- ↑ b c G. GREMION et ai .: konservatiivinen hoito on etummaisen ristisiteen repiä - tuloksia. Julkaisussa: Ortopedinen tekniikka. 1, 2002, s. 99-101.
- ^ WJ McDaniel, TB Dameron: Käsittelemätön etuosan ristisolun repeämä. Julkaisussa: Clin Orthop Relat Res. 172, 1983, s. 158-163. PMID 6821986 .
- ↑ BD Beynnon et ai .: Eturaajojen ristisolun vammojen hoito, osa I. julkaisussa: Am J Sports Med. 33, 2005, s. 1579-1602. PMID 16199611 (Arvostelu)
- ↑ BD Beynnon et ai .: Etuosan ristiinnaulan vammojen hoito, osa II. Julkaisussa: Am J Sports Med. 33, 2005, s. 1751-1761. PMID 16230470 (Arvostelu)
- ^ S. Hinterwimmer et ai .: Etuosan ristisivusiteen repeämän operatiivinen vs. konservatiivinen hoito: kirjallisuuden systemaattinen katsaus. Julkaisussa: Traumakirurgi. 106, 2003, s. 374-379. doi: 10.1007 / s00113-003-0596-7 (Arvostelu)
- ^ RH Wittenberg et ai.: Vertailu konservatiivisen ja viivästyneen kirurgisen eturauhasen repeämien repeämien suhteen. Yhdistetty pari-analyysi. Julkaisussa: Int Orthop. 22, 1998, sivut 145-148. PMID 9728304
- Se H.Seitz et ai .: Pitkän aikavälin tulokset etureunan ristisolun korvaamisen jälkeen konservatiiviseen hoitoon verrattuna. Julkaisussa: kirurgi. 65, 1994, s. 992-998. PMID 7821082 .
- ↑ C. Andersson et ai .: Knee toiminnon jälkeen kirurginen tai nonsurgical akuutin repeämä anterior ristisiteen: satunnaistettu tutkimus, jossa pitkän aikavälin seuranta-ajan. Julkaisussa: Clin Orthop Relat Res. 264, 1991, s. 255-263. PMID 1997243
- Link E. Linko et ai .: Kirurgiset vs. konservatiiviset interventiot etuisten ristisolun repeämien hoitoon aikuisilla. Julkaisussa: Cochrane Database Syst Rev. 2005, CD001356. PMID 15846618
- B a b c d e M.Schettle: Vertaus leikkauksen patellar-jänne-siirteen keskimmäisen kolmanneksen kanssa tehdyn etuosan ristisivusiteen korjauksen kanssa patellar-jänteen autograftin keskimmäisen kolmanneksen kanssa. Väitöskirja. LMU München, 2008.
- F C.Fink et ai .: Pitkän aikavälin tulos operatiivisesta tai ei-operatiivisesta eturauhasen nivelsiteen repeämästä - onko urheilutoiminta määräävä muuttuja? Julkaisussa: Int J Sports Med. 22, 2001, s. 304-309. PMID 11414676
- ^ PJ Fowler, WD Regan: Potilaalla, jolla on oireinen krooninen etuosan ristisolun vajaatoiminta. Julkaisussa: Am J Sports Med. 15, 1987, s. 321-325. PMID 3661812 .
- ^ TP Giove et ai .: Repeytyneen etuosan ristisidoksen ei-operatiivinen hoito. Julkaisussa: J Bone Jt Surg. 65, 1985, sivut 184-192. PMID 6822581 .
- B a b R.J.Hawkins et ai .: Seuranta akuutista leikkaamattomasta eristetystä etureunan ristisolun repeämästä. Julkaisussa: Am J Sports Med. 14, 1986, s. 205-210. PMID 3752360 .
- ↑ RB Frobell, HP Roos, EM Roos, FW Roemer, F.Ranstam, LS Lohmander: Akuutin etureunan ristisolun repeämän hoito: satunnaistetun tutkimuksen viiden vuoden tulos. Julkaisussa: BMJ. 2013; 346, doi: 10.1136 / bmj.f232 .
- ↑ DJ Beard et ai .: Proprioception-tehostaminen etuosan ristiinvajauksessa. Kahden fysioterapiaohjelman mahdollinen kokeilu. ( Memento of alkuperäisen tammikuusta 8 2009 in Internet Archive ) Info: arkisto yhteys oli lisätään automaattisesti, ei ole vielä tarkastettu. Tarkista alkuperäinen ja arkistolinkki ohjeiden mukaisesti ja poista sitten tämä ilmoitus. Julkaisussa: Bone Surg. 76, 1994, s. 654-659. PMID 8027158
- Ih H. Ihara, A. Nakayama: Dynaaminen nivelohjausharjoittelu polven nivelsiteiden vammoille. Julkaisussa: Am J Sports Med. 14, 1986, s. 309-315. PMID 3728783
- ↑ P. Kannus, M. Jarvinen: Konservatiivisesti hoidettu etuosan ristisivun nivelten kyyneleet. Julkaisussa: J Bone Joint Surg Am. 69, 1987, s. 1007 - 1012. PMID 3654691
- ^ R. Sandberg ym.: Äskettäisten vammojen operatiivinen vervus-hoito. Prospektiivinen satunnaistettu tutkimus. Julkaisussa: J Bone Jt Surg. 69, 1987, sivut 1120-1126. PMID 3312204 .
- ^ MJ Blyth et ai.: Etuosan ristisolun rekonstruktio yli 50-vuotiailla potilailla : 2--8 vuoden seuranta. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 11, 2003, s. 204-211. PMID 12761610 .
- ↑ NK Paschos, SM Howell: hoidon periaatteet: Etuosan ristisolun rekonstruktio. EFORT Open Rev. 1 (11), 13. maaliskuuta 2017, s.398–408. PMID 28461919 , doi: 10.1302 / 2058-5241.1.160032 .
- B a b F.Dirisamer: Potilastiedot: Ristiin ligamenttien repeämän diagnoosi. (PDF) Haettu 4. helmikuuta 2010.
- ↑ LP Granån, M.Forssblad, M.Lind, L.Engebretsen: Skandinaaviset ACL-rekisterit 2004-2007: perustason epidemiologia. Julkaisussa: Acta orthopedica. Nide 80, numero 5, lokakuu 2009, s.563-567 , doi: 10.3109 / 17453670903350107 . PMID 19916690 , PMC 2823321 (ilmainen kokoteksti).
- Kenn J.Kennedy et ai.: Etuosan ristisolun rekonstruoinnin ajoitus urheilijoilla ja sekundäärisen patologian esiintyvyys polvessa. Julkaisussa: J Bone Joint Surg Br. 92, 2010, s.362-366. PMID 20190306
- ↑ JC Yoo et ai .: Mediaalisten meniskin kyyneleiden ilmaantuvuus lisääntymässä ei-operatiivisesti hoidetuissa etupuolen ristisolun vajaatoimintaa sairastavilla potilailla, jotka on dokumentoitu sarjamagneettikuvantamistutkimuksissa. Julkaisussa: Am J Sports Med. 37, 2009, s. 1478-1483. PMID 19359417
- ↑ PJ Millett et ai.: Liittyvät vammat lasten ja nuorten etureunan ristisolun repeämissä: lisääkö hoidon viivästyminen meniskaalisen repeämän riskiä? Julkaisussa: Arthroscopy. 18, 2002, s. 955-959. PMID 12426537 (Arvostelu)
- ^ DA Novikov, SJ Swensen et ai .: Tupakoinnin vaikutus ACL: n jälleenrakentamiseen: järjestelmällinen katsaus. Phys Sportsmed. 44 (4), marraskuu 2016, s.335-341. PMID 27456300 , doi: 10.1080 / 00913847.2016.1216239 .
- ^ Pieter-Jan Verhelst, Thomas Luyckx: Kirurgisen eturauhasen nivelsiteen repeämä: missä seisomme tänään? Acta Belgica Orthopædica 218, osa 83, painos 2, s.268-275.
- Kr M. Krüger-Franke et ai .: Niveltulehduksen nivelsidoksen rekonstruktio - mikä on varmaa vuonna 2009? Julkaisussa: Sports Orthopedics - Sports Traumatology. 25, 2009, s. 206-211. doi: 10.1016 / j.orthtr.2009.06.002 .
- ↑ M. Schuhmacher: Muutokset valittujen parametrien polvinivelen mekaniikka ennen ja jälkeen kirurgisia korvaaminen etummaisen ristisiteen kanssa erilaisia kirurgisia tekniikoita. ( Memento 3. syyskuuta 2014 Internet-arkistossa ) (PDF; 9,7 Mt) Väitöskirja, Saksan Kölnin urheilun yliopisto, 2007.
- ↑ M. Quante, E. Hille: Asentotunto: kriittinen analyysi merkitys liikuntalääketieteen. (PDF). Julkaisussa: Dtsch Z Sportmed. 50, 1999, s. 306-310.
- Iler a b c d e f g h i j k l m A.Weiler: Anatomiset "hamstring-jänteet", jotka ankkuroidaan interferenssiruuveilla ristiinnauhojen korvaamiseksi. (PDF; 812 kt) Kuntoutustyö. Berliinin Humboldtin yliopisto, 2002.
- B a b J.Höher, T. Tiling: Eristetty valikoima siirteitä ristiinnaulakirurgiassa. Julkaisussa: kirurgi. 71, 2000, s. 1045-1054. doi: 10.1007 / s001040051180 . PMID 11043122 .
- ↑ J. Brand et ai.: Current concepts: Graft fiksaatio ristisiteen leikkausta. Julkaisussa: Am J Sports Med. 28, 2000, s.761-774. PMID 11032238 (tarkistus)
- ↑ Saksan traumakirurgiayhdistyksen ohjeet: Ristisiteen etuosan repeämä. Viimeisin päivitys: 5/2008.
- ↑ TR Duquin sisältää: Nykyiset suuntaukset etureunan ristisolun rekonstruktiossa. Julkaisussa: J Knee Surg. 22. 2009, s. 7--12. PMID 19216345
- ↑ T. Gifstad, OA Foss sisältää: Pienempi revisoitumisriski polvilumpio-jänteensiirteillä auto Verrattuna hamstring-siirteiden autoon: rekisteritutkimus, joka perustuu 45 998 alustavaan ACL-rekonstruktioon Skandinaviassa. Julkaisussa: Am J Sports Med.42 (10), lokakuu 2014, s.2319-2328. PMID 25201444 , doi: 10.1177 / 0363546514548164 .
- ↑ D. Andernord, H. Björnsson et ai.: Varhaisvaiheen leikkauksen kirurgiset ennustajat rintakehän etuosan nivelsiteiden jälleenrakennuksen jälkeen: Tulokset Ruotsin kansallisesta polvisiteetirekisteristä 13102 potilaalle. Julkaisussa: Am J Sports Med. 42 (7), heinäkuu 2014, s.1574–1582. PMID 24778266 , doi: 10.1177 / 0363546514531396 .
- ^ W. Franz, J. Ulbrich: Uusi tekniikka semitendinosus-jänteen poistamiseksi ristiinnauhojen korvaamiseksi. Julkaisussa: Arthroscopy. 17, 2004, s. 104-107. doi: 10.1007 / s00142-004-0255-1 .
- ^ H. Steckel et ai.: Kaksoisnipputekniikka ristiinnaulan etuosan rekonstruktioon: systemaattinen yleiskatsaus. Julkaisussa: Scand J Med Sci Sports. 17, 2007, s. 99-108. PMID 17076829 (Arvostelu)
- Ch C. Chen et ai .: Arthroscopic anterior cruciate ligament rekonstruction with quadriceps jänne-patellaariluun autograft. Julkaisussa: J trauma. 46, s. 1999, s. 678-682. PMID 10217233
- ↑ P. Reich: polvilumpiojänteen kolmas autograftin vs. siirteen vaihdettaessa anterior cruciate nivelside. Väitöskirja, Münchenin Ludwig Maximilians -yliopisto, 2007.
- ^ D. Drez et ai.: Etuosan ristisolun rekonstruktio käyttäen luu-patellar-jänne-luu-allografteja. Biologinen ja biomekaaninen arviointi vuohissa. Julkaisussa: Am J Sports Med. 19, 1991, s. 256-263. PMID 1714244
- ↑ BM Fideler et ai.: Gammasäteilytys: vaikutus ihmisen luu-patellaarisen jänne-luu-siirteen biomekaanisiin ominaisuuksiin. Julkaisussa: Am J Sports Med. 23, 1995, s. 643-646. PMID 8526284
- ↑ D. Jackson et ai.: Nivelensisäiset reaktioihin, jotka liittyvät käyttöön kylmäkuivatun, etyleenioksidi-steriloitu luu-polvilumpion jänne-luu elinkykyä jälleenrakentamiseen anterior ristisiteen. Julkaisussa: Am J Sports Med. 18, 1990, s.1--11. PMID
- ↑ TS Roberts et ai .: Etuosan ristisolun rekonstruktio käyttäen pakastekuivattua, etyleenioksidilla steriloitua luu-patellaarista jänne-luuallograftia. Julkaisussa: Am J Sports Med. 19, 1991, s.35-41. PMID 2301680 .
- ↑ D. Jackson et ai.: Vertailu polvilumpion jänne autograft ja allograftin käytetään etummaisen ristisiteen jälleenrakentamista vuohi malli. Julkaisussa: Am J Sports Med. 21, 1993, s. 176-185. PMID
- ↑ P. Nikolaou et ai.: Anterior ristisiteen allograftitransplantaation: Pitkäaikainen toiminto, histologia, revsacularization ja operatiivinen tekniikkaa. Julkaisussa: Am J Sports Med. 14, 1986, s. 348-360. PMID
- ^ JL Carey et ai.: Systemaattinen katsaus eturauhasen nivelsiteiden rekonstruktioon autograftilla verrattuna allograftiin. Julkaisussa: J Bone Joint Surg Am. 91, 2009, s. 2242-2250. PMID 19724004 (tarkistus)
- ↑ KF Almqvist et ai .: Pitkäaikainen tutkimus etuosan ristisolun allograftin rekonstruktiosta. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 17, 2009, s.818-822. PMID 19421736 .
- ↑ K. Sun et ai.: Anterior ristisiteen rekonstruointi luu-polvilumpion jänne-luu autograft vastaan allograftin. Julkaisussa: Arthroscopy. 25, 2009, s.750-759.
- ^ DA McGuire, SD Hendricks: Allograftikudos ACL-rekonstruktiossa. Julkaisussa: Sports Med Arthrosc. 17, 2009, s. 224-233. PMID 19910780 (tarkistus)
- ↑ F. Fu et ai.: Siirteen valinta etureunan ristisolun rekonstruktioon. Julkaisussa: Instr Course Lect. 58, 2009, s.337-354. PMID 19385547
- ↑ K. Kumar, N. Maffulli: Ligamentti lisääminen laite: historiallisen näkökulmasta. Julkaisussa: Arthroscopy. 15, 1999, s. 422 - 432. PMID 10355719 (Arvostelu)
- ^ LE Paulos et ai.: GORE-TEX-etuosan ristisolun proteesi. Pitkäaikainen seuranta. Julkaisussa: Am J Sports Med. 20, 1992, s. 246-252. PMID 1636852
- ^ L. Claes et ai .: Biologinen vaste nivelsiteiden kulumishiukkasille. Julkaisussa: J Appl Biomater. 6, 1995, s. 35-41. PMID 7703536
- B a b K.Jenson, W.Klein: Ongelmia ja komplikaatioita keinotekoisen ristiinivelsiteen korvaamisessa. Julkaisussa: Arthroscopy. 3, 1990, s. 15-23.
- ↑ W.Klein, K.Jenson : Synoviitti ja keinotekoiset nivelsiteet. Julkaisussa: Arthroscopy. 8, 1992, sivut 116-124. PMID 1532312 .
- ↑ D. Stengel et ai.: Resorboituvasta ruuvit vastaan tapit, optimaalinen siirteen kiinnittäminen (SPOT) anteriorinen ristisiteen korvaaminen autologisten hamstring siirteitä: perusteet ja suunnittelu satunnaistettu, kontrolloitu, potilaan ja tutkijan sokkoutettu tutkimus (ISRCTN17384369). Julkaisussa: BMC Surgery. 5, 2005, 1. doi: 10.1186 / 1471-2482-5-1 . PMID 15723704 ( avoin pääsy ).
- From S. Fromm: Etuosan ristiinnaulan (ACL) rekonstruointi luu-jänne-luusiirrolla käyttäen ENDOBUTTON CL BTB -kiinnitysjärjestelmää. Smith & Nephew GmbH -esite
- ^ S. Konan, FS Haddad: Kliininen katsaus bioabsorboituviin interferenssiruuveihin ja niiden haitallisiin vaikutuksiin eturauhasen nivelsiteiden rekonstruointileikkauksessa. Julkaisussa: Polvi. 16, 2009, s. 6-13. PMID 18639461 (Arvostelu)
- B a b H.H.Paessler, DS Mastrokalos: Etuosan ristisolun rekonstruktio käyttäen semitendinosus- ja gracilis-jänteitä, luun patellar- jänettä tai nelipään jänteensiirtoa puristussovituksella ilman laitteistoa. Uusi ja innovatiivinen menettely. Julkaisussa: Orthop Clin North Am. 34, 2003, sivut 49-64. PMID 12735201 (Arvostelu)
- ^ NP Südkamp, NP Haas: Uusia tapoja ristisolun leikkauksessa. Julkaisussa: Kirurgi. 71, 2000, s. 1024 - 1033. doi: 10.1007 / s001040051178 . PMID 11043120 .
- ↑ P. Aglietti ym .: Patellofemoraalinen ongelmien jälkeen nivelensisäisen anterior cruciate ligament jälleenrakentamiseen. Julkaisussa: Clin Orthop. 288, 1993, s. 195-204. PMID 8458134
- ↑ L. Paulos et ai .: infrapatellar contracture oireyhtymä: tunnistamaton syy polven jäykkyys polvilumpion loukkuun ja polvilumpio infera. Julkaisussa: Am J Sports Med. 15, 1987, s. 331-341. PMID 3661814 .
- ↑ J. Kartus et ai. Komplikaatiot artroskooppisen etuosan ristisolun rekonstruktion jälkeen. 2--5 vuoden seuranta 604 potilaasta, painottaen erityisesti polven etukipua. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 7, 1999, s. 2-8. PMID 10024955
- B a b J.Rosenberg et ai .: Extensorimekanismin toiminta patellar-jänteensiirron jälkeen etureunan ristisolun rekonstruointia varten. Julkaisussa: Am J Sports Med. 18, 1990, s. 560-565. PMID 1443318
- ^ R. Bartlett et ai.: Siirteen valinta etummaisen ristisivun rekonstruoinnissa. ( Sivu ei ole enää saatavana , etsi verkkoarkistoista ) Info: Linkki merkittiin automaattisesti vialliseksi. Tarkista linkki ohjeiden mukaisesti ja poista tämä ilmoitus. Julkaisussa: J Bone Joint Surg. 83, 2001, s. 625-634. PMID 11476294
- ^ A b I.Corry et ai.: Etuosan ristisolun niveltulehduksen artroskooppinen rekonstruktio: Patellar-jänteen autograftin ja nelisäikeisen hamstring-jänteen autograftin vertailu. Julkaisussa: Am J Sports Med. 27, 1999, s.444-454. PMID 10424213
- ↑ J. Kartus et ai.: Vaikuttavia tekijöitä luovuttaja-sivusto sairastavuuden jälkeen etummaisen ristisiteen rekonstruktio käyttäen luu-polvilumpion jänne-luu autografteilla. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 5, 1997, s. 222 - 228. PMID 9430571
- Mu T. Muellner et ai .: Patella-jänteen lyhentäminen etureunan ristisolun rekonstruoinnin jälkeen. Julkaisussa: Arthroscopy. 14, 1998, s. 444-454. PMID 9754477
- ↑ B. Shaffer, J. Tibone: polvilumpion jänne pituus muutos, kun etummainen ristisiteen rekonstruktio käyttäen polvilumpion jänne midthird. Julkaisussa: Am J Sports Med. 21, 1993, s. 633-646. PMID 8346762
- Jär T. Järvelä ym.: Patellofemoraalisen nivelrikon ja siihen liittyvien löydösten ilmaantuvuus seitsemän vuotta sen jälkeen, kun etu-ristisolun rekonstruktio on tehty luu-patellaarisen jänteen-luun autograftilla. Julkaisussa: Am J Sports Med. 29, 2001, s. 18--24. PMID 11206250
- B a b J.Feller et ai .: Varhainen leikkauksen jälkeinen sairastuvuus eturauhasen nivelsiteiden rekonstruoinnin jälkeen: polvilumpion jänne verrattuna hamstring-siirteeseen. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 9, 2001, sivut 260-266. PMID 11685356
- ^ A. Lipscomb et ai.: Hamstring-lujuuden arviointi sen jälkeen, kun semitendinosus- ja gracilis-jänteitä on käytetty rekonstruoimaan etuseinämäinen nivelside. Julkaisussa: Am J Sports Med.10 , 1982, s.340-342. PMID 7180953
- B a b K.Yasuda et ai .: Siirrekohdan sairastuvuus autogeenisen semitendinosuksen ja gracilis-jänteiden kanssa. Julkaisussa: Am J Sports Med. 23, 1995, s. 706-714. PMID 8600739
- ^ Y. Hsieh et ai.: Etuosan ristisolun poistamisen ja rekonstruoinnin vaikutukset patellofemoraaliseen kinematiikkaan. Julkaisussa: Am J Sports Med. 26, 1998, s. PMID 9548113
- Vi R. Viola et ai.: Sääriluun sisäinen ja ulkoinen pyörimisvoima etureunan ristisolun rekonstruoinnin jälkeen käyttämällä ipsilateraalista semidentinosusta ja gracilis-jänteen autograftia. Julkaisussa: Am J Sports Med. 28, 2000, s.552-555. PMID 10921649 .
- ↑ K. Eriksson et ai: puolijänteisen jänne regeneroimistuotteet resektion jälkeen: morfologialtaan ja MRI analyysi 6 potilasta resektion jälkeen ja etummainen crucaite nivelside rekonstruktio. Julkaisussa: Acta Orthop Scand. 72, 2001, s. 379-384. PMID 11580127
- ↑ K.Eriksson et ai .: Semitendinosus-jänteen regeneraatio sadonkorjuun jälkeen ACL-rekonstruktiota varten. Tuleva MRI-tutkimus. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 7, 1999, s. 220-225. PMID 10462211 .
- Pap P.Papandrea et ai .: Semitendinosus-jänteen regenerointi, joka on kerätty etureunan ristisolun rekonstruointia varten. Arviointi ultraäänitutkimuksella. Julkaisussa: Am J Sports Med. 28, 2000, s.556-561. PMID 10921650 .
- ↑ DM Rispoldi et ai.: Magneettikuvaus eri ajanjaksoina hamstring-sadonkorjuun jälkeen etureunan ristisolun rekonstruktioon. Julkaisussa: Arthroscopy. 17, 2001, s. 2-8. PMID 11154359
- ↑ P. Simonian et ai.: Arviointi sairastuvuus puolijänteisen ja hoikkien jänteiden sato ACL rekonstruktio. Julkaisussa: Am J Knee Surg. 10, 1997, sivut 54-59. PMID 9131234 .
- ↑ A. Comley, J. Krishnan: Luovuttajan sivusto sairastavuuden jälkeen quadriceps jänne sadonkorjuun Kiertäjäkalvosin korjaus. Julkaisussa: Aust NZJ Surg. 69, 1999, s. 808-810. PMID 10553971
- ↑ a b R.Becker et ai .: Anteriorinen ristisolun leikkaus - siirteiden valinta ja ankkurointitekniikat. Julkaisussa: Zentralbl Chir. 127, 2002, s. 842-849. doi: 10.1055 / s-2002-35128 . PMID 12410449 .
- ↑ W.Konermann, R.Haaker: Navigointi ja robotti nivel- ja selkäleikkauksissa . Verlag Springer, 2002, ISBN 3-540-43305-8 rajoitettu esikatselu Google- teoshaulla .
- Fri T. Frietsch, A. Weiler-Lorentz (toim.): Anestesia traumatologiassa ja ortopediassa. Verlag Elsevier, Urban & Fischer, 2009, ISBN 978-3-437-24450-6 , s. 44. Rajoitettu esikatselu Google- teoshaulla .
- ↑ P. Lobenhoffer, JD Agneskirchner: Etuosan ristiside - mikä on varmistettu? Julkaisussa: Arthroscopy. 18, 2005, s. 11-14. doi: 10.1007 / s00142-004-0290-y .
- ^ J. Wang, Y. Ao: Analyysi erilaisista kyklooppi-vaurioista laajennushäviöllä tai ilman sitä. Julkaisussa: Arthroscopy. 25, 2009, s. 626-631. PMID 19501293 .
- ↑ CD Harner et ai .: Liikkeen menetys etureunan ristisolun rekonstruoinnin jälkeen. Julkaisussa: Am J Sports Med. 20, 1992, s.499-506. PMID 1443315
- ↑ JM Marzo et ai.: Intraartikulaarinen kuituinen kyhmy pidennyksen menetyksen syynä etureunan ristisolun rekonstruoinnin jälkeen. Julkaisussa: Arthroscopy. 8, 1992, s. 10-18. PMID 1550639
- E KE DeHaven et ai .: Polven niveltulehduksen jälkeinen artrofibroosi. Julkaisussa: Instr Course Lect. 52, 2003, s. 369-381. PMID 12690864 (Arvostelu)
- B a b T.Weig: Liikkeen rajoittaminen etureunan nivelsiteiden rekonstruktion jälkeen (syiden analyysi, hoidon tulokset). Väitöskirja, LMU München, 2002.
- B a b M.Fagelman, KB Freedman: Anteriorisen ristisivun uudistaminen: arviointi ja hallinta. Julkaisussa: Am J Orthop. 34, 2005, s. 319-328. PMID 16130349 (Arvostelu)
- ^ EW Carson et ai .: Revision anterior crossiate ligament rekonstruktio: epäonnistumisten etiologia ja kliiniset tulokset. Julkaisussa: J Knee Surg. 17, 2004, s. 127-132. PMID 15366266
- ↑ RT Burks et ai .: Postoperatiivisten etuseinän ristisolun infektioiden hoito siirteen poistolla ja varhaisella uudelleenistutuksella. Julkaisussa: Am J Sports Med. 31, 2003, s.414-418. PMID 12750136
- ^ SY Fong, JL Tan: Septinen niveltulehdus artroskooppisen etuosan ristisolun rekonstruktion jälkeen. (PDF; 41 kt). Julkaisussa: Ann Acad Med Singap. 33, 2004, s. 228-234. PMID 15098639
- ↑ PF Indelli sisältää: Septinen niveltulehdus leikkauksen jälkeisessä ristikkäissidoksen etupuolella. Julkaisussa: Clin Orthop Rel Res. 398, 2002, s. 182-188. PMID 11964649
- ^ DR McAllister et ai.: Postoperatiivisen septisen niveltulehduksen tulokset eturauhasen nivelsiteiden rekonstruoinnin jälkeen. Julkaisussa: Am J Sports Med. 27, 1999, s.562-570. PMID 10496570
- ^ R. Viola et ai.: Epätavallinen Staphylococcus-negatiivisten infektioiden epidemia, johon liittyy ristiinnaulan etuosan rekonstruktio siirteen ja toiminnan pelastamisen kanssa. Julkaisussa: Arthroscopy. 16, 2000, s. 173-177. PMID 10705329
- ^ RJ Williams et ai .: Septinen niveltulehdus artroskooppisen etureunan ristisolun rekonstruoinnin jälkeen: diagnoosi ja hoito. Julkaisussa: Am J Sports Med. 25, 1997, s. 261-267. PMID 9079185
- ^ C. Wang et ai.: Septinen niveltulehdus artroskooppisen etuosan ristisolun rekonstruoinnin jälkeen: ilmaantuvuuden, esityksen, hoidon ja syyn retrospektiivinen analyysi. Julkaisussa: Arthroscopy. 25, 2009, s.243-249. PMID 19245985
- ↑ G.Mouzopoulos sisältää: septinen polven niveltulehdus ACL-rekonstruktion jälkeen: järjestelmällinen katsaus. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 17, 2009, s. 1033-1042. PMID 19381611 (Arvostelu)
- ↑ LM Katz et ai .: Retrospektiivinen vertailu bakteeri-infektion esiintyvyydestä etureunan ristisolun rekonstruktion jälkeen autograftilla verrattuna allograftiin. Julkaisussa: Arthroscopy. 24, 2008, s. 1330-1335. PMID 19038702
- ^ D. Judd et ai.: Infektiot artroskooppisen etuosan ristisolun rekonstruktion jälkeen. Julkaisussa: Arthroscopy. 22, 2006, s. 375-384. PMID 16581449 .
- ^ R. Müller-Rath, E. Ingenhoven, T. Mumme, M. Schumacher, O. Miltner: Perioperatiivinen hoito polvinivelen avohoidossa. Julkaisussa: Z Orthopin onnettomuus. 148, 2010, s.282-287. PMID 20135619 .
- ↑ T.Efe et ai.: Distaalisen reisiluun pahanlaatuinen kuituinen histiosytooma artroskooppisen anteriorisen ristiinnaulan rekonstruktion jälkeen: Tapausraportti ja katsaus kirjallisuuteen. (PDF; 843 kt). Julkaisussa: BMC Cancer. 10, 2010, 264, doi: 10.1186 / 1471-2407-10-264 ( avoin pääsy ).
- ↑ F. Sirveaux ovat: pleomorphic pahanlaatuinen fibroottinen histiosytooma paikalla niveltähystysinjektio rekonstruktio anterior ristisiteen. Tapausraportti. Julkaisussa: J Bone Joint Surg Am. 87, 2005, s. 404-409. PMID 15687167
- ^ JJ Caron et ai.: Distaalisen reisiluun leukomyosarkooma etureunan ristisolun rekonstruoinnin jälkeen. Julkaisussa: Clin Orthop Relat Res. 419, 2004, s.214-217. PMID 15021157 .
- B a b J.Feagin, W.Curl: Etuosan ristisolun repeämä. 5 vuoden seurantatutkimus. Julkaisussa: Am J Sports Med.4 , 1976, s. 95-100. PMID 984289
- ↑ JL Marshall, RF Warren et ai .: Ensisijainen kirurginen hoito etureunan ristisolun vaurioissa. Julkaisussa: Am J Sports Med.10 (2), maalis-huhtikuu 1982, s.103-7. PMID 7081522 , doi: 10.1177 / 036354658201000208 .
- ↑ L. Engebretsen, P. Benum, S. Sundalsvoll: Ensisijainen ommel anterior ristisiteen. 6 vuoden seuranta 74 tapauksesta. Julkaisussa: Acta Orthop Scand. 60 (5), lokakuu 1989, sivut 561-4. PMID 2603656
- B a b N.Kaplan, T.Wickiewicz et ai .: Ensisijainen kirurginen eturauhasen nivelsiteiden repeämä. Pitkäaikainen seurantatutkimus. Julkaisussa: Am J Sports Med. 1990 heinä-elokuu; 18 (4): 354-8. PMID 2206080 , doi: 10.1177 / 036354659001800404 .
- ^ MF Sherman, L.Lieber et ai.: Primaarisen etuosan ristisivusiteen korjauksen pitkäaikainen seuranta. Määritetään rationaalinen lisäys. Julkaisussa: Am J Sports Med. 19 (3), touko-kesäkuu 1991, s.243-55. PMID 1867333 , doi: 10.1177 / 036354659101900307 .
- ↑ F. Genelin, A. Trost et ai.: Myöhäiset tulokset eristettyjen repeytyneiden ACL-nivelsiteiden proksimaalisen uudelleen asettamisen jälkeen. Polven kirurginen urheilutrauma. 1 (1), 1993, s. 17-9. PMID 8535991 .
- B a b c d e H.H.Pässler, A.Driessen: Ristisiteet- leikkauksen historia. Julkaisussa: ATOSNews. 11, 2008, s. 50-61.
- ↑ M. Odensten et ai .: Etuosan ristisolun tuoreiden repeämien ompelu . Viiden vuoden seuranta. Julkaisussa: Acta Orthop Scand. 55, 1984, sivut 270 - 272. PMID 6377805
- ↑ K.Sommerlath et ai .: Pitkäaikainen kulku akuuttien etuosan ristisolun repeämien hoidon jälkeen. 9-16 vuoden seuranta. Julkaisussa: Am J Sports Med. 19, 1991, s. 156-162. PMID 2039067 .
- ↑ a b c C.Eberhardt muun muassa: Anteriorisen ristisivun leikkauksen historia. Julkaisussa: Ortopedisti. 31, 2002, s. 702-709, doi: 10.1007 / s00132-002-0329-6 .
- Ink a b C.Fink et ai.: Pitkän aikavälin tulokset konservatiivisen tai kirurgisen hoidon jälkeen. Julkaisussa: traumakirurgi. 99, 1996, s. 964-969, doi: 10.1007 / s001130050081 .
- B a b T.Grøntvedt et ai .: Prospektiivinen satunnaistettu tutkimus kolmesta leikkauksesta etummaisen ristisolun akuuttiin repeytymiseen. Viiden vuoden seuranta sata ja kolmekymmentäyksi potilasta. Julkaisussa: J Bone Joint Surg Am. 78, 1996, s. 159 - 168. PMID 8609105 .
- ↑ b P. Hertel: Tuore ja vanhat polven nivelside vammat. Julkaisussa: traumakirurgi. 99, 1996, ISSN 0177-5537 , s. 686-700.
- B a b H.Seiler, HR Frank: Ompelu etureunan ristisivuun - mitä menetelmä todella kannattaa? Julkaisussa: traumakirurgi. 96, 1993, sivut 443 - 450. PMID 8235679 .
- Str T. Strand et ai.: Pitkäaikainen seuranta etummaisen ristisivun primaarikorjauksen jälkeen: kliininen ja radiologinen arviointi 15–23 vuotta leikkauksen jälkeen. Julkaisussa: Arch Orthop Trauma Surg. 125, 2005, s. 217-221. PMID 15875231
- ↑ HH Paessler, J. Deneke et ai .: Akuuttien etupuolisten ristisolun vammojen lisääntynyt korjaus ja varhainen mobilisointi. Julkaisussa: Am J Sports Med.20 (6), marras-joulukuu 1992, s.667-74. PMID 1456360 journals.sagepub.com doi: 10,1177 / 036354659202000607 .
- ↑ T. Gomez et ai.: Semitendinosus korjaa akuutin etuosan ristisivusiteen repeämän kasvun. Julkaisussa: Can J Sports Sci. 15, 1990, s. 137-142. PMID 2383818
- ↑ G.Hehl et ai .: Kliininen kokemus PDS II -lisäyksestä akuuttien proksimaalisten ACL-repturaatioiden operatiiviseen hoitoon - 2 vuoden seuranta. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 7, 1999, s. 102-106. PMID 10223532
- Hol W. Holzmüller et ai .: PDS: llä lisätyn polvilumpion jänteensiirron mekaaniset ominaisuudet. Etuosan ristiinnaulan rekonstruktio. Julkaisussa: traumakirurgi. 95, 1992, sivut 306-310. PMID 1636112
- ↑ W.Holzmüller et ai.: Histologiset tutkimukset etummaisen ristisivun korvaamiseksi PDS: llä lisätyillä polvilumpion jänteensiirroilla. Julkaisussa: traumakirurgi. 97, 1994, sivut 144 - 150. PMID 8178182
- ↑ R. Kdolsky et ai .: Etuosan ristisolun proksimaalisten repeämien synteettinen lisäkorjaus . Pitkän aikavälin tulokset 66 potilaasta. Julkaisussa: Clin Orthop. 295, 1993, s. 183-189. PMID 8403646
- E KE Rehm, KH Schultheis: Nauhan vaihto polydioxanonilla (PDS). Julkaisussa: Trauma Surgery. 11, 1985, sivut 264-273. PMID 3934825
- ↑ J.Amirault et ai .: Krooninen anteriorinen ristisolun puute. Pitkän aikavälin tulokset MacIntohsin lateraalisen korvaamisen jälleenrakennuksesta. Julkaisussa: J Bone Joint Surg. 70, 1988, s. 622-624. PMID 3403611
- ^ R. Bray et ai.: Kroonisen etuosan ristiinnauhan epävakauden jälleenrakentaminen. Kahden menetelmän vertailu kuuden vuoden jälkeen. Julkaisussa: J Bone Joint Surg. 70, 1988, s. 100-105. PMID 3339039
- ↑ C. Frank D. Jackson: Lateral korvaaminen kroonisiin eristetyn anterior cruciate nivelside puutos. Julkaisussa: J Bone Joint Surg. 70, 1988, sivut 407-411. PMID 3372561 .
- ↑ J. Reid et ai.: Ellison iliotibial kaistan siirtoa varten revitty anterior ristisiteen polven: Pitkäaikainen seuranta. Julkaisussa: J Bone Joint Surg. 74, 1992, s. 1392 - 1402. PMID 1429795
- ↑ T. Vail et ai.: Pitkäaikaiset toiminnalliset tulokset potilailla, joilla on anterolateraalinen pyörivä epävakaus ja joita hoidetaan iliotibiaalisen kaistan siirron avulla. Julkaisussa: Am J Sports Med. 20, 1992, s.274-282. PMID 1636857
- B a b T.Engel et ai .: Eturistisen nivelsiteen interligamentaarinen repeämä ja luun avulsio. Julkaisussa: Arthroscopy. 13, 2000, s. 66-68. doi: 10.1007 / s001420050122 .
- ^ SA Taylor, MM Khair et ai.: Anteriorisen ristiinnaulan ensisijainen korjaus: järjestelmällinen katsaus. Julkaisussa: Arthroscopy. 31 (11), marraskuu 2015, s. 2233--2247. PMID 26165465 , arthroscopyjournal.org doi: 10.1016 / j.arthro.2015.05.007 .
- ^ B. Di Matteo, M.Loibl et ai.: Biologiset aineet eturauhasen nivelsiteiden paranemiseen: Järjestelmällinen katsaus. Julkaisussa: World J Or thop. 7 (9), 18. syyskuuta 2016, s.592-603. PMID 27672573 , doi: 10.5312 / wjo.v7.i9.592 .
- ↑ GS DiFelice, C. Villegas sisältää: Anteriorisen ristisolun nivelsäilön säilyttäminen: Nykytekniikan varhaiset tulokset artroskooppisen ompeleen ankkurin ensisijaisen anteriorisen ristisolun korjaamiseen. Julkaisussa: Arthroscopy. 31 (11), marraskuu 2015, s. 2162-2171. PMID 26542201 , doi: 10.1016 / j.arthro.2015.08.010 .
- ↑ P. Henle, K. Bieri et ai.: Potilaan ja kirurgiset ominaisuuksia, jotka vaikuttavat tarkistus riski dynaaminen intraligamentary vakauttaminen anterior ristisiteen. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 18. toukokuuta 2017. PMID 28523340 link.springer.com doi: 10.1007 / s00167-017-4574-y .
- ^ A. Achtnich, E. Herbst, P. Forkel et ai.: Akuutit proksimaaliset anterioriset ristikkäissidoksen kyyneleet: Tulokset artroskooppisen ompeleen ankkurikorjauksen jälkeen verrattuna anatomiseen yhden nipun rekonstruktioon. Julkaisussa: Arthroscopy. 32 (12), joulukuu 2016, s.2562-2569. PMID 27324969 , doi: 10.1016 / j.arthro.2016.04.031 .
- ↑ GM Mackay, MJ Blyth et ai .: Katsaus nivelsiteiden lisääntymiseen InternalBrace-tekniikalla: kirurginen periaate on kuvattu erityisesti lateraaliselle nilkan nivelsiteelle ja ACL-korjaukselle, ja esitetään kattava katsaus muihin kirurgisiin sovelluksiin ja tekniikoihin. Julkaisussa: Surg Technol Int. 26. toukokuuta 2015, s.239-255. PMID 26055016 .
- ↑ P. Henle, C. Röder et ai.: Dynaaminen Intraligamentary vakautus (DIS) akuutin etummaisen ristisiteen repeämät: tapauksessa sarja kokemus kolmen ensimmäisen vuoden aikana. Julkaisussa: BMC Musculoskelet Disord. 16. helmikuuta 2015, s. 27. PMID 25813910 , doi: 10.1186 / s12891-015-0484-7 .
- ↑ b c d M. M. Murray: nykyinen tila ja mahdolliset ensisijaisen ACL korjaus. Julkaisussa: Urheilulääketieteen klinikat. Osa 28, numero 1, tammikuu 2009, s.51-61 , doi: 10.1016 / j.csm.2008.08.005 . PMID 19064165 , PMC 2642924 (ilmainen kokoteksti) (arvostelu).
- B a b S.L.Woo ym.: Polven nivelsideiden parantuminen ja korjaaminen. Julkaisussa: Journal of the American Academy of Orthopedic Surgeons. 8, 2000, s. 364-372. PMID 11104400
- ↑ J. Andrish, R. Holmes: Effects of nivelnesteen fibroblasteissa kudosviljelmässä. Julkaisussa: Clin Orthop Relat Res. 138, 1979, s.279-283. PMID 445911
- Am D.Amiel et ai.: Etuosan ristisolun vamma: kollagenaasin rooli nivelsideiden rappeutumisessa. Julkaisussa: J Orthop Res. 7, 1989, s. 486-493. PMID 2544709
- ^ DB Saris et ai.: Yhteinen homeostaasi. Vanhojen ja tuoreiden vikojen ero ruston korjauksessa. Julkaisussa: J Bone Joint Surg Br.85 , 2003, s.1067-1076. PMID 14516049
- Wi M. Wiig et ai.: Tyypin I prokollageenigeeniekspressio kaneiden mediaalisen vakuuden ja anterioristen ristisidosten normaalissa ja varhaisessa parantumisessa: in situ -hybridisaatiotutkimus. Julkaisussa: J Orthop Res. 9, 1991, s. 374-382. PMID 2010841
- ↑ RM Lyon et ai.: Lääketieteellisen vakuuden solujen ja etummaisten ristiinnauhojen solurakenteelliset erot. Julkaisussa: Clin Orthop. 272, 1991, s. 279 - 286. PMID 1934745
- ↑ CN Nagineni: Etuosan ristiinnaulittujen ja mediaalisten vakuussidosolujen sisäisten ominaisuuksien karakterisointi: in vitro -soluviljelmätutkimus. Julkaisussa: J Orthop Res. 10, 1992, s. 465-475. PMID 1613622
- ↑ DS Gesink et ai: Beeta-1-integriinien immunohistokemiallinen lokalisointi ihmisen ja kaniinin etu- ja ristikkäisnivelsideissä. Julkaisussa: J Orthop Res. 10, 1992, s. 596-599. PMID 1377240
- ↑ PJ Schreck et ai.: Integriininäyttö lisääntyy haavoittuneessa kanin mediaalisessa vakuudellisessa nivelsiteessä, mutta ei haavoittuneessa edessä olevassa ristisivussa. Julkaisussa: J Orthop Res. 13, 1995, s. 174-183. PMID 7722754 .
- ↑ J. Lee, FL Harwood, WH Akeson, D. Amiel: Kasvutekijä ilmentymisen paranemista kanin mediaaliset vakuuden ja aikaisemmat ristisiteet. Julkaisussa: The Iowa ortopedic journal. Osa 18, 1998, s. 19-25. PMID 9807704 , PMC 2378181 (ilmainen kokoteksti).
- ↑ K.Kobayashi et ai.: Uusi menetelmä solujen migraation kvantitatiiviseen arviointiin: tutkimus kanin anteriorisen ristiinnaulitsevan (ACL) ja mediaalisen kollateraalisidoksen (MCL) motiliteetista. Julkaisussa: Tissue Eng. 6, 2000, s. 29-38. PMID 10941198 .
- B a b M.M. Murray et ai .: Histologiset muutokset ihmisen etummaisessa ristisivussa repeämisen jälkeen. Julkaisussa: J Bone Joint Surg Am. 82, 2000, s. 1387-1397. PMID 11057466
- ^ C. Frank et ai.: Polven mediaalisen vakuussidoksen parantuminen. Morfologinen ja biokemiallinen arviointi kaneilla. Julkaisussa: Acta Orthop Scand. 54, 1983, s. 917 - 923. PMID 6670520
- ↑ KP Spindler et ai .: Kollageenin ja matriisin metalloproteinaasien ilmentyminen repeytyneessä ihmisen etuosan ristisivussa: in situ -hybridisaatiotutkimus. Julkaisussa: J Orthop Res. 14, 1996, s. 857-861. PMID 8982126 .
- ↑ MM Murray et ai.: Solujen siirtyminen ihmisen etuseinän ristisolun eksplantaateista kollageeniglykosaminoglykaanirakenteisiin. Julkaisussa: J Orthop Res. 18, 2000, s. 557-564. PMID 11052491 .
- ↑ MM Murray, M.Spector: Solujen kulkeutuminen repeytyneestä ihmisen etupuolisesta ristisivusta nivoutuneen kollageeniglykosaminoglykaanien regeneraatiotemplaaleihin in vitro. Julkaisussa: Biomaterials. 22, 2001, s. 2393-2402. PMID 11511036 .
- ↑ MM Murray et ai.: Tehostettu histologinen korjaus keskellä olevassa haavassa etummaisessa ristisivussa kollageenin ja verihiutaleiden rikkaalla plasmatelineellä. Julkaisussa: J Orthop Res. 25, 2007, s. 1007-1017. PMID 17415785
- ^ AJ Harrold: Veri veren hyytymisessä nivelissä. Julkaisussa: Journal of kliininen patologia. Osa 14, toukokuu 1961, s. 305-308. PMID 13711857 , PMC 480217 (ilmainen kokoteksti).
- ^ D. Rosc et ai .: Posttraumaattinen plasminogeneesi intraartikulaarisessa eksudaatissa polvinivelessä. Julkaisussa: Medical Science Monitor. 8, 2002, s. CR371-378. PMID 12011780 .
- ^ ME Wiig et ai.: Suurimolekyylipainoisen hyaluronaanin (hyaluronihappo) varhainen vaikutus etureunan ristisolun paranemiseen: kokeellinen tutkimus kaneilla. Julkaisussa: J Orthop Res. 8, 1990, s. 425-434. PMID 2324860
- ↑ MM Murray et ai .: Kollageenihiutaleita sisältävä plasman hydrogeeli parantaa sian etuosan ristiinnaulan primaarista korjausta. Julkaisussa: J Orthop Res. 25, 2007, s.81-91. PMID 17031861 .
- ↑ KK Middleton, V.Barro ym.: Arvio verihiutaleita sisältävän plasman (PRP) hoidon vaikutuksista urheiluun liittyvien pehmytkudosvammojen paranemiseen. Iowa Orthop J. 32, 2012, s.150-63. PMID 23576936
- ↑ I. Dallo, J. Chahla et ai .: Biologiset lähestymistavat etuisen ristisolun osittaisten kyyneleiden hoitoon: A Current Concepts Review. Julkaisussa: Orthop J Sports Med.2017. Tammikuuta 25; 5 (1). PMID 28210653 , doi: 10.1177 / 2325967116681724 .
- ^ L. Andriolo, B. Di Matteo et ai .: PRP Augmentation for ACL Reconstruction. Biomed Res Int. 2015, s.371746. PMID 26064903 , doi: 10.1155 / 2015/371746 .
- ↑ JR Steadman et ai.: Vähän invasiivinen tekniikka ("parantava vaste") proksimaalisten ACL-loukkaantumisten hoitamiseksi luuston epäkypsillä urheilijoilla. Julkaisussa: J Knee Surg. 19, 2006, s. 8-13. PMID 16468488
- ^ R.Steadman et ai.: Parantumisvastehoito ACL-vammoille. Julkaisussa: Orthop Technol Rev. 3, 2002, 3
- ↑ K. Fehske et ai.: Healing Response Technique - riittävä hoito vaihtoehto osittaista murtumia etummaisen ristisiteen? (PDF; 816 kB) 9/2009, Leipzig, Arthroscopy-työryhmä, s.24.
- ^ A b Franziskus-sairaala Linz am Rhein: etureunan ristisolun repeämä / ristisolun vajaatoiminta. ( Memento of alkuperäisen syyskuussa 3, 2014 Internet Archive ) Info: arkisto yhteys oli lisätään automaattisesti, ei ole vielä tarkastettu. Tarkista alkuperäinen ja arkistolinkki ohjeiden mukaisesti ja poista sitten tämä ilmoitus. Haettu 12. maaliskuuta 2010.
- ↑ J. Wasmaier, R. Kubik-Huch ovat: Proksimaalinen anterior ristisiteen kyyneleet: parantumisreaktiolle tekniikka verrattuna konservatiivinen hoito. J Polven Surg. 26 (4), elokuu 2013, s. 263-71. PMID 23258320 , doi: 10.1055 / s-0032-1329720 .
- ↑ JR Steadman, LM Matheny et ai .: Parantumisreaktion seuraukset vanhemmilla, aktiivisilla potilailla: ensisijainen etureunan ristisolun korjaustekniikka. J Polven Surg. 25 (3), heinäkuu 2012, s. 255-60. PMID 23057146 .
- ↑ J. Jorjani, D. Altmann et ai.: Keskipitkän tai pitkän aikavälin seuranta eturistisiteetin repeämisen ja korjaamisen jälkeen parantumisreaktiotekniikassa. Julkaisussa: Z Orthopin onnettomuus. 151 (6), joulukuu 2013, s.570-9. PMID 24347411 , doi: 10.1055 / s-0033-1350874 .
- B a b D.Altmann: Operatiivinen standardi äskettäisille ristiinnaulan vammoille. ( Memento 22. helmikuuta 2014 Internet-arkistossa ) (PDF; 247 kB). Julkaisussa: Trauma ja ammattitauti. 8, 2006, sivut S150-S154. doi: 10.1007 / s10039-006-1156-5 .
- ↑ Gießenin ja Marburgin yliopistollinen klinikka: ( Sivua ei ole enää saatavana , etsi verkkoarkistoista ) Viimeisimmät hoitovaihtoehdot ristisivun etuosan repeämille. (PDF). Julkaisussa: Newsletter. 6. toukokuuta 2006.
- ^ WG Rodkey et ai.: Kirurgisesti luodun takaosan ristisolun osittaisen irtoamisen parantaminen käyttämällä luuytimen stimulaatiota: kokeellinen tutkimus koirilla. Julkaisussa: J Knee Surg. 19, 2006, s. 14-18. PMID 16468489
- ↑ P. Lobenhoffer et ai .: Takaosan ristisolun repeämät: hoidon nykytila. Julkaisussa: traumakirurgi. 99, 1996, s. 382-399. PMID 8767134
- ↑ A. Weiler et ai .: Arthroscopically assisted posterior crossiate ligament surgery and posterolateral stabilization with semitendinosus gracilis jänteet. Julkaisussa: traumakirurgi. 109, 2006, sivut 61-71. PMID 16385417
- ^ FR Noyes, S.Barber-Westin: Posteriorisen ristisolun korvaaminen kaksisäikeisellä nelipyörän jänteen-patellariluun autograftilla ja sääriluun upotekniikalla. J Bone Joint Surg Am 87, 2005, s.1241-1252. PMID 15930532
- Kv J.Kvist: Kuntoutus eturistisoljuvamman jälkeen: nykyiset suositukset urheilulajeihin. Julkaisussa: Sports Med.34 , 2004, s.269-280. PMID 15049718
- ↑ LS Lohmander et ai .: Polven nivelrikon, kivun ja toiminnallisten rajoitusten suuri esiintyvyys naisjalkapallopelaajissa 12 vuotta etureunan nivelsidevamman jälkeen. Julkaisussa: Arthritis Rheum. 50, 2004, s. 3145-3152. doi: 10.1002 / art.20589 . PMID 15476248 .
- Se H.Seitz et ai .: Meniskin vauriot eristetyn etuosan ristisolun repeämän jälkeen. Julkaisussa: Wien Klin Wochenschr. 108, 1996, s. 727 - 730. PMID 9157718 .
- ↑ BE Øiestad sisältää: Polven nivelrikko etureunan ristisolun vamman jälkeen: järjestelmällinen katsaus. Julkaisussa: Am J Sports Med.37, 2009, s.1434-1443. PMID 19567666 (tarkistus)
- ^ AJ Hart et ai .: Nivelrikon arviointi etureunan nivelsiteen rekonstruoinnin jälkeen: tutkimus, jossa käytettiin yhden fotonin emissiotietokonetomografiaa kymmenessä vuodessa. Julkaisussa: J Bone Joint Surg Br. 87, 2005, s. 1483-1487. PMID 16260663
- ^ RA Magnussen et ai.: Meniskin tila eturauhasen nivelsiteen rekonstruoinnissa, joka liittyy nivelrikon radiografisiin merkkeihin 5-10 vuoden seurannassa: järjestelmällinen katsaus. Julkaisussa: J Knee Surg. 22, 2009, s. 347-357. PMID 19902731 (tarkistus)
- ↑ J. Gillquist, K. Messner: Etuosan ristisolun rekonstruktio ja gonartroosin pitkäaikainen ilmaantuvuus. Julkaisussa: Sports Med. 27, 1999, s. 143-156. PMID 10222538 (Arvostelu)
- ↑ SM Joy: Nivelrikko etureunan ristisolun vamman jälkeen: nelipäinen kysymys. Julkaisussa: Exerc Sport Sci Rev 37, 2009, s. 112. PMID 19550201
- ↑ LS Lohmander et ai .: Pitkän aikavälin seuraukset etureunan ristisivun ja meniskin vammoista: nivelrikko. Julkaisussa: Am J Sports Med. 35, 2007, s. 1756-1769. PMID 17761605 .
- ↑ SL Keays et ai: Nivelrikon kehittymiseen vaikuttavat tekijät etureunan ristisolun leikkauksen jälkeen. Julkaisussa: Am J Sports Med.38, 2010, s.445-463. PMID 20051501 .
- ^ KR Ford, GD Myer, TE Hewett: Valgus-polviliike laskeutumisen aikana lukion nais- ja mieskoripalloilijoissa. Julkaisussa: Med Sci Sports Exerc. 35 (10), 2003, s. 1745-1750.
- ↑ MV Paterno, LC Schmitt, KR Ford et ai.: Biomekaaniset toimenpiteet laskeutumisen ja asennon vakauden aikana ennustavat toisen etuosan ristisolun vamman etuosan ristisolun uudelleenrakentamisen jälkeen ja paluuta urheiluun. Julkaisussa: American Journal Sports Medicine. 38 (10), (2010), s. 1968-1988.
- ↑ V. Ferrer-Roca, X. Balius Matas, O. Domínguez-Castrillo ja muut: Avaluació dels factor de risc de lesió del lligament encreuat anterior de jugadors de futbol d'alt nivell. Julkaisussa: Apunts: Medicina de l'esport. (49): 181 (elektroninen ilman sivujen laskemista); Saksa: Arnd Krüger : etupuolinen ristiinivelside. Julkaisussa: kilpailulaji . 44 (2014), 2, s. 38-39.
- B a b H.Louboutin et ai .: Nivelrikko potilailla, joilla on etureunan ristisolun repeämä: riskitekijöiden tarkastelu. Julkaisussa: Polvi. 16, 2009, s.239-244. PMID 19097796 (tarkistus)
- Fried A. Friedl: Jalkapalloilijat elävät vaarallisesti. Julkaisussa: Berliner Morgenpost. 10. kesäkuuta 2008.
- Eng B. Engström ym.: Sivuttaako suuri polvivamma ehdottomasti eliittijalkapalloilijan? Julkaisussa: Am J Sports Med. 18, 1990, s.101-105. PMID 2301681 .
- ↑ R. Bahr, T. Krosshaug: Understanding vamman mekanismeja: keskeinen osa vammojen ehkäisyn urheilussa. Julkaisussa: British journal of sports medicine. Osa 39, numero 6, kesäkuu 2005, s.324-329. doi: 10.1136 / bjsm.2005.018341 . PMID 15911600 , PMC 1725226 (ilmainen kokoteksti) (arvostelu).
- B a b E.Alentorn-Geli et ai: Kosketuksettomien etupuolisten ristisolun vammojen ehkäisy jalkapalloilijoissa. Osa 2: Katsaus ehkäisyohjelmiin, joiden tarkoituksena on muuttaa riskitekijöitä ja vähentää vammojen määrää. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 17, 2009, s. 859-879. PMID 19506834 (tarkistus)
- ↑ MV Paterno, LC Schmitt, KR Ford et ai.: Biomekaaniset toimenpiteet laskeutumisen ja asennon vakauden aikana ennustavat toisen etuosan ristisolun vamman etuosan ristisolun uudelleenrakentamisen jälkeen ja paluuta urheiluun. Julkaisussa: American Journal Sports Medicine. 38 (10), 2010, s. 1968-1988.
- ^ Arnd Krüger : Etuosan ristisiteet. Julkaisussa: kilpailulaji . 44, 2, 2014, s.38-39.
- ^ J. Gilchrist et ai.: Satunnaistettu kontrolloitu tutkimus estämään kosketuksettomat etuseinän ristisolun vammat naiskollegiaalisissa jalkapalloilijoissa. Julkaisussa: Am J Sports Med. 36, 2008, s. 1476-1483. PMID 18658019
- ↑ aclprevent.com: PEP-ohjelma. ( Memento 5. tammikuuta 2009 Internet-arkistossa ) Estä loukkaantumiset, Paranna suorituskykyä = PEP, kuvaus lämmittelyharjoituksista
- ↑ MK Zebis ym.: Neuromuskulaarisen harjoittelun vaikutukset polvinivelen moottorin hallintaan naispuolisten eliittijalkapalloilijoiden ja käsipallon pelaajien sivuleikkauksessa. Julkaisussa: Clinical Journal of Sports Medicine. 18, 2008, s. 329-337. PMID 18614884
- ↑ Science of Soccer Online: Huippututkimus: ACL-loukkaantumisten ehkäisy - neuromuskulaarinen koulutus. 29. heinäkuuta 2008, luettu 6. maaliskuuta 2010.
- ↑ TE Hewett et ai: Etuosan ristiinnaulan vammojen ehkäisy. Julkaisussa: Curr Womens Health Rep. 1, 2001, s.218-224. PMID 12112973 .
- ↑ G. Cerulli ym: Proprioseptiivinen koulutus ja ehkäisy etummaisen ristisiteen vammoja jalkapallossa. Julkaisussa: J Orthop Sports Phys Ther. 31, 2001, s. 655-660. PMID 11720298
- ^ A. Caraffa et ai.: Eturaajojen ristiinkudosvammojen ehkäisy jalkapallossa. Tulevaisuuden kontrolloitu tutkimus proprioseptiivisestä koulutuksesta. Julkaisussa: Polven leikkaus Traumatol Arthrosc. 4, 1996, s. 19-21. PMID 8963746
- B a b M.Gruber: Polvinivelen neuromuskulaarinen ohjaus ennen loukkaantumattomien urheilijoiden erityistä sensomotoriharjoitusta ja sen jälkeen. (PDF; 4,9 Mt) Väitöskirja, Stuttgartin yliopisto, 2001, s.53.
- ↑ RM Biedert et ai .: Polvinivelen sensorimoottoritoiminto. Julkaisussa: Sports Orthopedics - Sports Traumatology. 14, 1998, s. 186-194.
- ^ A b O.E. Olsen, G.Mykleust, L.Engebretsen, I.Holme, R.Bahr: Harjoitukset alaraajavammojen estämiseksi nuoriso-urheilussa: klusterin satunnaistettu kontrolloitu tutkimus. Julkaisussa: BMJ (Kliininen tutkimus toim.). Nide 330, numero 7489, helmikuu 2005, s.449, doi: 10.1136 / bmj.38330.632801.8F . PMID 15699058 , PMC 549653 (ilmainen kokoteksti).
- ^ W. Petersen ym.: Kontrolloitu mahdollinen tapaustutkimus naisjoukkueen käsipallopelaajien ennaltaehkäisyvalmennusohjelmasta: Saksan kokemus. Julkaisussa: Arch Orthop Trauma Surg. 125, 2005, s. 614-621. PMID 15703919
- ^ HJ Silvers et ai .: Naisurheilijan etureunan ristisolun repeämien esto. Julkaisussa: Curr Sports Med Rep.4, 2005, s.341-343. PMID 16282037 .
- ↑ H.Himmelreich et ai .: Urheiluvammojen ja urheiluvaurioiden ehkäisy. Julkaisussa: Valkoisen kirjan ennaltaehkäisy - mobiili? Verlag Springer, 2008, doi : 10.1007 / 978-3-540-77274-3_7 ISBN 3-540-77273-1 , s. 143-151 . rajoitettu esikatselu Google-teoshaulla.
- ^ JW Orchard, H.Seward: Polven takaosan ristinivelten loukkaantumisen esiintyvyyden väheneminen Australian jalkapalloliigan ruck-säännön muutoksen jälkeen. Julkaisussa: Br J Sports Med.43, 2009, s.1026-1030. PMID 19850572
- ↑ F.Povacz: traumaleikkauksen historia. Verlag Springer, 2007, s. 244, doi: 10.1007 / 978-3-540-74845-8 ( rajoitettu esikatselu Google- teoshaulla ).
- ↑ W.Weber, E.Weber: Ihmisen kävelyvälineiden mekaniikka: anatominen-fysiologinen tutkimus. Dieterichsche Buchhandlung, Göttingen, 1835 ( Google- teoshaun kokoteksti ).
- ^ B J. Karlsson: historia cruciate nivelside korjaus. Julkaisussa: Nivelsiteiden, jänteiden ja nivelkapselin korjaus ja regenerointi. WR Walsh (Toim.). Humana Press, 2006, ISBN 1-58829-174-X , s. 135-142, doi: 10.1385 / 1-59259-942-7: 135 ( rajoitettu esikatselu Google- teoshaulla ).
- ^ A. Bonnet: Traité des maladies des artikulaatiot. Osa 2, Verlag JB Baillière, 1945 ( Google- teoshaun kokoteksti )
- ↑ RD Galway et ai.: Privot-siirtymä: Oireisen anteriorisen ristiinvajauksen kliininen merkki. Julkaisussa: J Bone Jt Surg. 54B, 1972, s. 763.
- ^ R. Galway: Polven sivusuunnassa tapahtuva siirtovamma. Julkaisussa: J Bone Jt Surg. 53-B, 1971, sivut 772-773.
- ^ HR Galway, DL MacIntosh: Sivusuunnassa tapahtuva nivelsiirto: oire ja merkki etummaisen ristisolun vajaatoiminnasta. Julkaisussa: Clin Orthop Relat Res. 147, 1980, s. 45-50. PMID 7371314 .
- ^ A. Bonnet: Traité de thérapeutique des maladies articulaires. Verlag JB Baillière, 1853. ( koko teksti Google- teoshaulla )
- ^ A. Bonnet: Traité de thérapeutique des maladies articulaires. Verlag JB Baillière, 1853, s.345 ( Google- teoshaun kokoteksti )
- ^ FH Fu: Nykyiset käsitteet ACL-jälleenrakennuksessa. SLACK Incorporated, 2008, ISBN 978-1-55642-813-5 rajoitettu esikatselu Google- teoshaulla .
- ↑ J. Stark: kaksi tapausta rikottujen cucial nivelsiteiden polvinivelen. Julkaisussa: Edinburgh Med Surg. 74, 1850, s. 267 - 269.
- ↑ A.Poncet : sääriluun epäsäännöllinen liitos ja ligamentti-croise-anterieur. Julkaisussa: Bull et mem Soc de chir de Paris. 1, 1875, s. 883-884.
- ↑ Sir Arthur Mayo-Robson, KBE, CB julkaisussa: Br Med J. 3798, 1933, s.761-762. PMID 12986638 .
- ↑ AW Mayo Robson: Rikkoutuneet olennaiset nivelsiteet ja niiden korjaaminen toiminnalla. Julkaisussa: Ann Surg 37, 1903, s. 716-718. PMID 17861289 .
- ^ W. Battle: Tapaus polvinivelen avoimen osan jälkeen pelkistämättömän traumaattisen sijoiltaan. Julkaisussa: Clin Soc London Trans. 33, 1900, s.232.
- ↑ H. Goetjes: Noin vammojen ligamenta cruciata polvinivelen. Julkaisussa: Dtsch Z Chir. 123, 1913, s.221--289.
- ^ R. Jones: Polvinivelen vammat. Julkaisussa: British medical journal. Osa 2, numero 2901, elokuu 1916, s.169-172. PMID 20768234 , PMC 2348969 (ilmainen kokoteksti).
- Ba F. Baumgartl: Ristiinivekkeiden vammat. Julkaisussa: F.Baumgartl (Toim.): Polvinivel. Verlag Springer, 1964, s.149.
- ↑ M.Lange: Nivelvaurioiden hoito. Julkaisussa: Onnettomuuksien ortopedia. M. Lange (Toim.) Verlag Enke, s. 263.
- B a b K.Lindemann: Tietoja ristisivusolujen plastisesta korvaamisesta jalkaisilla jänteensiirteillä. Julkaisussa: Z Orthop. 79, 1950, s. 316-334.
- ^ F. Lutz: Niedereckerin mukaan kokemuksia ja tuloksia polvinivelen ristisolun plastisesta korvaamisesta Julkaisussa: Arch Orthop traumakirurgi. 46, 1954, sivut 439-444.
- ↑ D. O'Donoghue: Kirurginen hoito tuoretta vammoja suuret nivelsiteet polven. Julkaisussa: J Bone Joint Surg Am. 32, 1950, s. 721-738. PMID 14784482 .
- ^ F.Schmid, W.Bandi: Polviliitoksen mediaalisen vakuussidoksen (MSB) ja etummaisen ristisolun (ACL) loukkaantuminen ja niiden operatiivisesti toiminnallinen hoito Lemairen mukaan. Julkaisussa: European Journal of Trauma. 14, 1988, s. 124-129, https://link.springer.com/article/10.1007/BF02806640
- ^ PB Roth: Sääriluun selkärangan murtuma. (PDF). Julkaisussa: J Bone Joint Surg. 10, 1928, s. 509 - 518.
- ↑ W. Müller: "Sisäisten polvivaurioiden" operatiivisen hoidon kehittäminen. ( Memento 2. elokuuta 2012 web-arkistossa archive.today ) Haettu 7. helmikuuta 2010.
- ↑ E.Hesse: Tietoja polven nivelsiteiden ristisolun korvaamisesta vapaalla kojelaudansiirrolla. Julkaisussa: Verh Dtsch Ges Chir. 43, 1914, s. 188-189.
- ^ EW Hey-Groves: Toimenpide tärkeän nivelsiteen korjaamiseksi. Julkaisussa: Lancet. 2, 1917, s. 674.
- ^ EW Hey Groves: Polvinivelen tärkeimmät nivelsiteet; niiden toiminta, repeämä ja saman operatiivinen hoito. Julkaisussa: Br J Surg. 7, 1920, sivut 505-515.
- ↑ A. Heverhagen: Pitkäaikainen tulosten jälkeen etummaisen ristisiteen leikkauksen polvilumpion jänne elinsiirtoa . (PDF; 1,8 Mt) Väitöskirja, Philipps University Marburg, 2009.
- ^ GA Snook: Lyhyt historia etureunan ristisivusta ja kyyneleiden hoidosta. Julkaisussa: Kliininen ortopedia. 172, 1983, sivut 11-13. PMID 6336998 .
- ^ A. Wittek: Ristisolun korvaaminen patellarista (zur Verthin jälkeen). Julkaisussa: Sveitsi Med Wochenschr. 65, 1935, s. 103-104.
- ↑ Verth: Debate 27. kongressi, 5.-7. Syyskuu 1932, Mannheim. Julkaisussa: Verh Dtsch Orthop Ges. 1933, s. 268–270.
- ^ AH Edwards: Etuosan ristisolun repeämä ja korjaus. Julkaisussa: Br J Surg 13, 1926, s. 432-438.
- ↑ S. Rupp et ai .: Etuosan ristisolun korvaaminen patellar-jänteensiirrolla. Julkaisussa: Ortopedisti. 31, 2002, s. 751-757. PMID 12426753 (tarkistus).
- ↑ H. Brückner: Uusi menetelmä ristiinnaululastamuovista. Julkaisussa: kirurgi. 37, 1966, sivut 413-414.